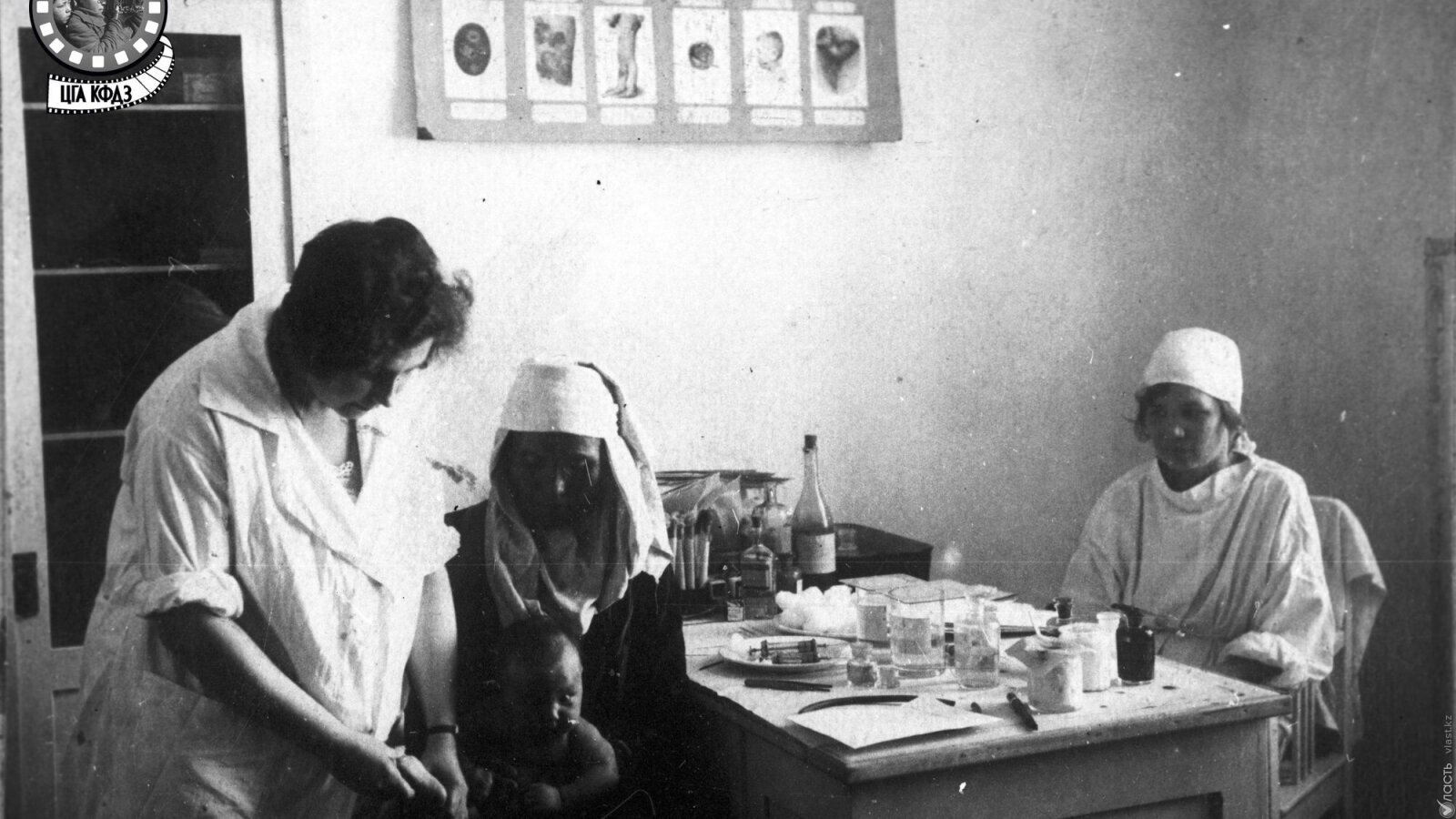
Центральный государственный архив издал книгу «Советский Казахстан: становление и развитие системы здравоохранения (1917-1937 гг.). Сборник документов и материалов», над которой работали ученые Сабит Шилдебай, Зирабубы Толенова, Алмас Джунисбаев и другие.
В сборник вошли архивные документы об истории системы здравоохранения республики. Книга не поступит в продажу, но её можно будет найти в библиотеках и архивах. «Власть» рассказывает о самых важных данных, приведенных в этом труде. Символично, что книга вышла к четырехлетию с начала пандемии и в каком-то смысле из нее можно извлечь много интересного: например, массовая вакцинация успешно проводилась даже в самые тяжелые времена для страны.
700 калорий в день
Составители – историки архива - отмечают, что советская власть «приложила немало усилий для трансформации и модернизации системы здравоохранения, доставшейся ей в наследство от царизма». До революции, в 1913 году, на территории Казахстана было 244 врача, 393 фельдшера и несколько больниц на 1800 коек.
В 1921 году в республике работало 150 больниц на 7751 койку и 87 медпунктов. Первым главой народного комиссариата здравоохранения стал бывший полковой врач царской армии, организатор медицины Михаил Шамов, который приложил усилия к открытию в Оренбурге – тогдашней столице республики, противооспенного института. В 30-е годы он был арестован, и исследователи теряют его следы.
Первый страшный голод в Советском Союзе начался в 1921-1922 годах на Поволжье и в Казахстане. К осени 1921 года по всей стране голодало около 20 миллионов человек. Причин было много: и только завершающаяся Гражданская война, и продразверстка, и неурожай, и джут зимой 1920-21 годов. СССР тогда обратилось за помощью к США – чего страна не стала делать во время голодомора в следующем десятилетии.
В начале 1920-х годов в Казахстане жило около 4,7 млн человек. В 1921-1922 годах голодали около полутора миллионов из них. По документам питание, предоставляемое Американской администрацией помощи (АРА) давало в среднем 700-800 калорий, тогда как одному ребенку нужно было получать ежедневно 1600 калорий, а рабочему – 3000.
В отчетах говорится о том, что в Казахстане население «прибегает к различного рода суррогатам», некоторые из которых вредны, например, белена: «Самыми ходкими суррогатами являются солома, семена лебеды, смесь, состоящая из картофельной кожуры и свеклы, дикой вишни, солодкового корня, просяная лузга, костяная мука, съедобная глина и т.д.»
Отмечается, что ни один из этих суррогатов не является питательным. Голодание и истощение привели к тому, что люди приходили в города и там все больше распространялись инфекции. Эпидемия тифа началась с 1920 года и в 1921 разразилась катастрофа. За январь 1922 было зарегистрировано больше 46 тысяч случаев тифозных заболеваний.
В отчете Казнаркомздрава за 1920 год приводится такая статистика по заболеваниям: цинга – у 6186 человек, оспа – у 2575, корь – у 1887, коклюш – у 2138, брюшной тиф – у 16 591 человека, дизентерия – у 11 447, малярия – у 35 572 человек и т.д.
Здесь исследователи отмечают, что в советское время сведения о распространении многих инфекционных заболеваний были строго засекречены, поэтому в этом сборнике подобная информация публикуется впервые. Стоит добавить, что, как и сейчас, такая статистика явно не выглядит полной.
В стране отчаянно не хватало медиков, чиновники пытались даже мобилизовать частных врачей, но большинство из них уже покинули республику.
В 1921 году Наркомздрав России решил отправить в Казахстан 24 врачей и в два раза больше фельдшеров и медсестер, чем в Украину и Московскую губернию.
В 20-е годы на эпидситуацию в стране влияли голод, несоблюдение санитарных требований, отдаленность сел от городов, недоверие к врачам, неправильное питание (практически отсутствовали овощи), недостаточная сеть лечебных медучреждений. В те же годы в Оренбурге начали готовить медиков: так в Оренбургском медтехникуме в 1926-1927 годах учились 240 студентов, 88 из них были казахами.
В документах за 1924 год отмечалось, что несмотря на то, что со времени издания декрета Центрального исполнительного комитета Киргизского (казахского) края о введении киргизского языка в делопроизводство прошло 9 месяцев, «задача эта в полной мере далеко еще не выполнена». В Букеевской губернии, Адаевском уезде и других местах население состояло исключительно из казахов, а делопроизводство в Губздравотделах велось почти исключительно на русском языке. Для сотрудников ввели трехмесячные и шестимесячные курсы по изучению казахского языка.
В 1925 году был создан Краевой санитарно-бактериологический институт, в составе которого создавались бактериологические, химические, оспенные, малярийные станции.
Продолжалась борьба с чумой, тифом, туберкулезом и сифилисом. Последний был самым распространенным венерическим заболеванием в республике, из-за обострения ситуации с сифилисом и гонореей открыли Венерический диспансер. При этом и в городах и в селах была проблема с чистой питьевой водой, отсутствовала канализация, всё это приводило к регулярным вспышкам холеры. Работал водопровод только в одном городе – Оренбурге.
«Масса тяжелой работы приходится на долю женщины»
Летом 1926 года сотрудники Академии наук изучали состояние здоровья казахов «Меньшей Орды» (такое название в документе): было обследовано около 700 взрослых и детей, в некоторых аулах количество больных достигло 100 процентов. Доктор Баронов в своем отчете отмечает, что большинство болезней сильно запущены особенно среди кочевого населения, которое лишено медицинской помощи из-за своего образа жизни. Больше всего были распространены «накожные болезни, легочный и костный туберкулез, малярия и сифилис». Последних двух было больше всего среди оседлого и полуоседлого населения.
Баронов пишет, что по тем неполным сведениям, которые удалось собрать, половина детей в семьях умирает до достижения зрелого возраста. Он указывает, что суточный пищевой рацион не превышает 2000-2500 калорий на человека в день, а условия жизни тяжелы: скученность, отсутствие вентиляции, темнота, недостаток теплой одежды и топлива. Баронов обращает внимание на неравномерное распределение труда между мужчиной и женщиной:
«Женщина начинает работать, выполняя тяжелый физический труд, не закончив своего физического развития, часто будучи еще совсем ребенком; будучи часто еще ребенком, начинает половую жизнь и рожает детей».
Специалист советует при изучении казахского населения «этому же подвергнуть и пришлый элемент, в частности, русских и украинских переселенцев», живущих там же. По его мнению, это даст богатый материал для выбора практических мероприятий по улучшению жизни казахов.
В 1930-е годы в стране строились новые больницы, но темп не поспевал за нуждами населения. В 1930 году в Казахстане работало 737 врачей, 45 зубных врачей, 165 фармацевтов и 602 медсестры. При этом реальная потребность в кадрах была выше в пять раз. В 1930 году в Алматы был создан Казахский государственный медицинский институт, директором которого стал Санжар Асфендияров, расстрелянный спустя 8 лет. Сейчас университет носит его имя.
В начале 30-х возник и Казахстанский научно-практический туберкулезный институт – ситуация с этой болезнью все следующие 100 лет будет очень непростой. Исследователи отмечают, что в это время большое внимание уделялось традиционной казахской медицине, например, лечению кумысом – было организовано несколько лечебных центров и санаториев, куда отправляли трудящихся.
В 30-е годы в СССР и Казахстане начался второй голод - голодомор - вызванный раскулачиванием, конфискацией скота, неподъемным изъятием хлебозаготовок. По разным оценкам в Казахстане умерло от 2,3 млн до 4 млн человек.
Именно во время голода, в 1931 году, решили открыть в Алматы филиал Московского института питания – сейчас это Академия питания. Институт должен был изучать диеты и калории, определять ценность продуктов и даже производить санитарный надзор за местами производства и приготовления пищи, хранения продуктов – потом эти функции перешли в санэпидслужбы.
Параллельно люди страдали от брюшного и сыпного тифов, оспы. Так если в 1913 году было 140 случаев тифа (при отсутствии данных Туркестанского генерал-губернаторства), то спустя 20 лет, в 1933 году зарегистрировано 22 751 заболевших. При этом даже сложно представить истинную картину, потому что не везде были медики, чтобы поставить диагноз.
«Дети проводят целые дни в ожидании полуголодного обеда»
Во второй половине XIX века Российская империя занимала первое место по детской смертности среди стран Европы. С 1867 по 1881 год средняя детская смертность составляла 27% или 271 ребенок на тысячу. В Оренбургской губернии это было 320 малышей на тысячу или 32%. В Кратком обзоре медико-санитарного состояния Киргизского края к 1 февраля 1922 года говорится, что смертность детей в возрасте до одного года колеблется между 80-90%, а старше одного года – 50-60%. В детских домах царили грязь, темнота, зловоние, на одной койке лежало по четверо детей, «дети грязны, голы, босы, проводят целые дни в ожидании полуголодного обеда».
В этом же документе первый министр здравоохранения Михаил Шамов размышляет на тему платной и бесплатной медицины: «Откажемся ли от принципа бесплатности медико-санитарной помощи населению или будем брать мзду с больного за его болезнь; сможет ли государство взять на себя полностью содержание санитарного дела и если нет, то в какой мере государство придет на помощь местам». Тут же он вспоминает основные принципы советской медицины: плата с больного решительно отвергается.
Отмечался перекос в финансировании здравоохранения между городами и областями. 68% всех средств и 60,9% всех коек приходились на городское население. Недофинансировались рабочие, кочевые и оседло-сельские группы населения.
При этом медперсонал подвергался оскорблениями как со стороны больных, так и чиновников некоторых низовых органов.
Прививки для возвращенцев
В 1930-е годы активно строят бани и вошебойки – дезинфекционные камеры и прививают людей от оспы.
В начале 30-х годов в республику массово стали возвращаться казахи, откочевавшие из страны во время Гражданской войны. В 1933 году приняли противоэпидемические мероприятия для откочевников-возвращенцев. В них говорилось о том, что при выходе возвращенцев к железнодорожным путям, райисполком совместно с местной железнодорожной администрацией обязан был немедленно предоставить жилое помещение для временного пребывания возвращенцев. Там должна быть вошебойка, душ с горячей водой или баня. Каждый возвращенец должен был там помыться и побриться наголо, женщины же полагалось смочить голову керосином. Делалось это для того, чтобы избавиться от вшей. После мытья каждый должен был получить прививку от оспы. Только после этой санобработки можно было пользоваться услугами железной дороги и ехать дальше. Отдельно указывалось, что не позднее чем через три дня после санобработки физически здоровые возвращенцы должны быть устроены на работу – этим занималась специальная комиссия.
Продолжалась эпидемия брюшного тифа из-за плохого водоснабжения, антисанитарии, скученности населения. Так, в Алматы, который к тому времени уже был столицей, в арыках, вопреки расхожему сейчас мнению о кристальной чистоте, текла грязная вода, в которой находили тифоподобные и дизентерийные палочки. В столовых Алматы до 70% сотрудников были заражены кишечной палочкой, паракишечной и палочкой протея. Массовая вакцинация от тифа началась в 1931 году, за 1932 год поставили около 500 тысяч двукратных прививок, а в 1933 – 872 тысячи. Но главным образом вакцинация охватила города и промышленные центры.
Что касается оспы, то в 1933 году она начала резко снижаться – до 4,3 заболевших на 10 тысяч населения. Так в 1934 году было зарегистрировано всего 69 заболевших. Таких результатов удалось добиться благодаря массовой вакцинации: в 1931 году было привито 450 тысяч человек, а за три квартала 1933 – 2,2 млн.
Продолжались эпидемии детских инфекций: скарлатины, кори и коклюша. Здесь будет интересно привести цифры, учитывая, что сейчас Казахстан переживает вспышку кори и коклюша, а врачи считают, что вскоре стране предстоит заново познакомиться с дифтерией и полиомиелитом. В 1931 году было официально зарегистрировано 14 290 случаев кори и 13 059 – коклюша. С дифтерией боролись при помощи прививки анатоксина.
Параллельно разворачивалась большая противотуберкулезная сеть – новые диспансеры открывали в разных городах – в Караганде, Риддере, Эмбе и т.д., создавали санатории. В 1935 году предложили организовать вакцинацию новорожденных в Алматы по методу Кальметта (так тогда называли БЦЖ). В мире ее стали применять в 1921 году, а сейчас многие родители отказываются от этой вакцины.
Борьба с венерическими заболеваниями
Во второй половине 30-х годов продолжали бороться с венерическими заболеваниями – уже работало 36 учреждений такого профиля. Венерологический институт за пять лет своей работы провел 14 экспедиций в самые отдаленные районы страны. Отмечалось, что у института слабая связь с периферией, сеть плохо развита в аулах. Даже в Алматы стационар находился в неприспособленном помещении и не был полностью оснащен оборудованием. В 30-е годы самая тяжелая ситуация по заболеваниям, передающимся половым путем была в Южно-Казахстанской области. Поступало много жалоб на работу кожно-венерологического института Наркомздрава. Когда больные начинали жаловаться на условия в больнице, им угрожали выпиской.
Любопытно, что были жалобы на врача Артемьева, видимо, из-за его «политической недальновидности»: на лекциях в качестве примера он приводил статистику заболеваемости сифилисом в Алматы в 1935 году (716) и в Париже (350) и, видимо, кого-то обидели столь некомплементарные данные.
В 1936 году обследовали жителей Кызыл-Орды, там подтвердилось 53 случая гонореи, еще 247 были под подозрением, причем её находили даже у детей. В детдомах распространялся сифилис и другие заболевания, большинство детей имели сразу по две инфекции. В детских домах города на одной койке спало по 2-3 человека, в одной комнате содержались и мальчики и девочки, обуви на всех не хватало и была только одна смена белья. Дети плохо питались – ни жиров, ни сахара.
Нехватка всего везде
В справке о состоянии здравоохранения в Алматы в 1936 году говорится о том, что потребности в койкоместах удовлетворены на 47%. В работе лечебных учреждений «имеется ряд безобразных фактов», выражающихся: в отсутствии дисциплины, чуткого и внимательного отношения к больному, грязь и антисанитарное состояние как территории лечебных учреждений, так и внутреннего содержания помещений. Отмечалось, что здания не ремонтируются.
В сборнике документов приводится докладная записка о катастрофическом медицинском положении в селе Андреевка (возможно, что речь идет о селе в Акмолинской области или же это поселок недалеко от Сарканда). В 1936 году там при родах умерло 7 здоровых молодых женщин, три человека скончались от аппендицита. В 1937 году местный житель, стахановец и комбайнер Ишков заболел аппендицитом, обратился к андреевскому врачу, тот направил его в Герасимовскую больницу, оттуда его вернули обратно в Андреевку для отправки в Сарканд на операцию, пока его везли, он умер. Указывалось, что это результат отсутствия в районе больницы и порядочных врачей: «Сейчас мы имеем в Андреевке совершенно неопытного врача гр. Швейкину, на совести которой ни одна ничем не вызывавшаяся смерть. В Лепсинске есть два врача – муж и жена – Рыбалко, из которых первый явный наркотик, систематически употребляющий морфий, героин, пантанон и в силу чего находящийся все время или в невменяемом состоянии или больным после наркоза».
В целом даже в Алматы не хватало врачей, зарплата у них была небольшая, условия жизни – непростыми, так, например, упоминавшийся выше врач и недальновидный лектор Артемьев жил в комнате без входной двери, в поликлиниках не хватало кабинетов, у врачей были дикие очереди и нагрузка, авторитета у них среди больных не было, в больницах не хватало мест и коек.
К сожалению, книга обрывается на 1937 году, и остается надеяться, что у ученых и государства хватит ресурсов продолжить выпуск документов об истории отечественного здравоохранения. Иногда полезно обернуться назад и увидеть, какой непростой была эта история и еще больше ценить нынешнюю жизнь без дифтерии, тифа и полиомиелита, но уже, к сожалению, с корью и коклюшем.
Поддержите журналистику, которой доверяют.