В независимом Казахстане было несколько лет, когда фиксировался взрывной рост заболеваемости корью. Происходило это в 1993, 1998, 2005, 2015 годах. Последняя серьезная вспышка, «благодаря» которой наша страна вошла в мировую десятку стран-лидеров по заболеваемости корью, началась осенью 2018 года и волной накрыла 2019. О проблемах с вакцинацией, людях, у которых не формируется иммунитет, и объективности медицинской статистики мы поговорили с руководителем управления контроля за вакциноуправляемыми инфекциями Комитета санитарно-эпидемиологического контроля Министерства здравоохранения Казахстана Нуршай Азимбаевой.
— Нуршай Юсунтаевна, насколько я понимаю, каждый раз источником распространения инфекции становились не дети, а взрослые. Большинство из них должны были быть вакцинированы. Получается, что их либо не привили, либо сделали это, но с нарушениями, иначе бы они не заражались.
— В этом есть зерно истины, но я не могу сказать, что это единственная причина возникновения таких вспышек. Всё несколько сложнее. Я попытаюсь объяснить, за счет каких факторов происходит распространение инфекции, в данном случае кори, о которой мы говорим. Во-первых, вы должны понимать, что не у всех людей, получивших в детстве вакцину от той или иной болезни, сформируется иммунный ответ. Организм каждого индивидуален. Специалисты считают так: из 100 человек, которых привили, только у 95 (в некоторых случаях даже у 90) сформируется хорошая защита. У остальных иммунитет не выработается. То есть, даже при тотальной вакцинации какая-то часть населения окажется незащищенной. Добавьте к ним тех, кто в свое время не получил прививку из-за медотвода или отказа родителей. Постепенно количество людей без иммунитета накапливается, и в какой-то момент происходят вспышки. Это в полной мере касается и кори.
— Давайте попробуем перевести эти слова в цифры. Сколько детей ежегодно должны вакцинироваться в Казахстане?
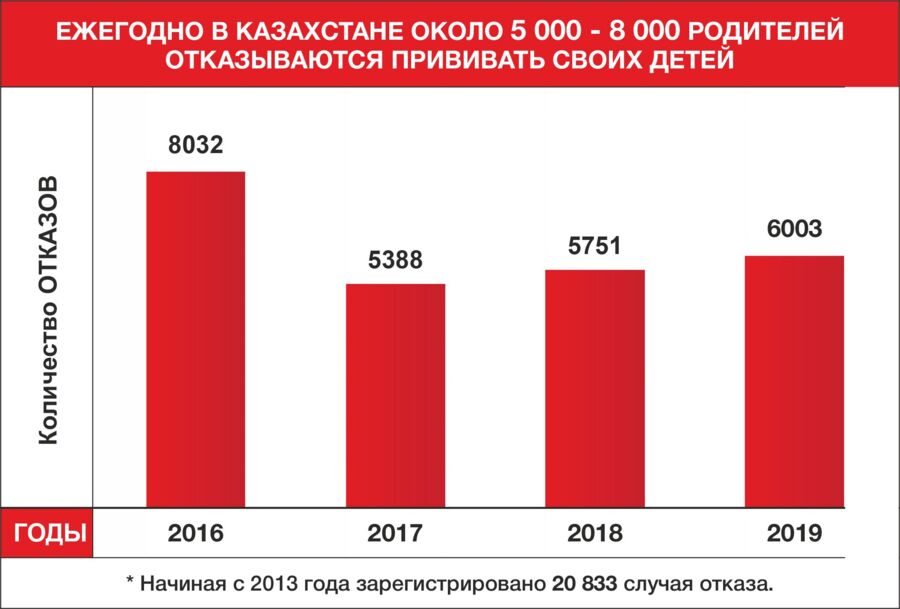
— Примерно 350 тысяч детей до года получают вакцину от кори, краснухи и паротита (ККП) впервые. Еще 350 тысяч — шестилетки, которых прививают повторно. В общей сложности в год это около 700 тысяч человек. Считается, что после однократной вакцины, которую мы делаем в раннем возрасте, формируется защита от инфекции на всю жизнь. Вторая прививка нужна для того, чтобы иммунитет появился у тех десяти процентов детей, о которых я говорила выше. В идеале после прививки в возрасте шести лет, количество людей без иммунитета к инфекции должно уменьшиться в два раза. То есть останется не 10, а 5 процентов людей, не защищенных от кори, краснухи и паротита. Это ориентировочно 17,5 тысяч человек (5 процентов от 350 тысяч шестилеток, которых прививают во второй раз). Добавим к ним тех, кто вакцину не получил из-за медотвода или отказа родителей (эта цифра ежегодно варьируется от 6 до 8 тысяч). Цифры гипотетические, но они дают понимание ситуации.
— То есть каждый год к статистике прибавляется примерно 17,5 тысяч человек без иммунитета к инфекции? Если не проводить ревакцинацию, через 10 лет их уже будет 175 тысяч человек. Добавляем к ним отказников и имеем критическую массу, которая серьезно влияет на общую эпидемиологическую ситуацию. Поэтому и происходят вспышки?
— Вы все верно описали, и это как раз объясняет периодичность вспышек. Весь мир каждые 10-15 лет вынужден проводить, так называемую, подчищающую иммунизацию. Все знают, что часть привитого населения не всегда имеет хороший иммунный ответ. Но я бы хотела отметить очень важный момент: если человеку хотя бы раз сделали прививку, и он все равно заразился, болезнь будет протекать без осложнений. Его организм, скажем так, все-таки знаком с этим вирусом, просто у него не так много антител, чтобы предотвратить болезнь. Он переболеет, но без осложнений. Я бы хотела заострить на этом внимание.
— У какой части населения Казахстана не вырабатывается иммунитет даже после вакцинирования? Мы все время говорим, что 95 процентов казахстанцев привиты. А мы знаем, у скольких из них есть защита?
— Мы планировали провести полномасштабное исследование, касающееся как раз иммунитета не только к кори, но и к другим заболеваниям, против которых есть вакцины. Нужно было взять анализ крови у людей в разных возрастных группах и провести 220 тысяч исследований по ряду инфекций, в частности, дифтерии, столбняку, коклюшу, кори, краснухи. Хотели понять, в каких возрастных категориях есть большие «дыры», чтобы потом провести дополнительную иммунизацию. Эта работа должна была начаться в апреле 2020 года, но ковид спутал все планы. Думали, перенесем ее на 2021 год, но боюсь, что не получится по той же причине. Никто лишний раз не пойдет в поликлиники, да и мы сами не станем рисковать, приглашая людей. Поэтому сейчас я не могу вам сказать, у скольких казахстанцев, которые считаются привитыми, сформирован иммунный ответ, а сколько не попадает в их число. У нас нет таких данных. Можно рассчитать эти показатели математически, но это достаточно сложно. Ведь в какие-то годы была дополнительная иммунизация, проводилась она по разным заболеваниям, в регионах отличаются показатели охвата.
— Если мы не знаем, в каких именно возрастных группах нужна дополнительная иммунизация, можно предположить, что в Казахстане через какое-то время произойдет очередная вспышка той же кори или любого другого заболевания, входящего в список вакциноуправляемых?
— Да, как практикующий эпидемиолог скажу, что лет через пять, если не раньше, может быть произойдет следующий рост заболеваемости корью, особенно учитывая то, что у нас бывают годы, когда показатели охвата населения вакцинацией снижаются. Очень важно, чтобы эти данные были максимально точными. Сейчас мы получаем из регионов нужные цифры: привиты 97-98 процентов населения. Но я, как специалист, который работал и на районном, и на областном уровне, прекрасно понимаю: на местах боятся, что завтра мы же с них спросим: «Почему ваши показатели ниже, чем в других регионах? Почему не сработали? Почему недостаточный охват?». Это бьет по рукам. Но пока мы ориентируемся именно на эти бумажные отчеты. Несколько лет пытаемся запустить электронный регистр иммунопрофилактики, но, к сожалению, до сих пор этого так и не произошло. Когда он заработает, человеческий фактор будет играть не такую большую роль. Думаю, данные станут корректнее. Почему это так важно? Для точности прогнозов возможных вспышек заболеваемости. Если ученые, которые этим занимаются, учитывают 98 процентов охвата, который есть на бумаге, а в реальности он, скажем, 92 процента, представляете, как это повлияет на прогноз?
— На ваш взгляд, каков реальный показатель охвата вакцинацией в Казахстане?
— Я считаю, что фактически эта цифра может варьироваться от 90 до 95 процентов. Да, и это немало. Но мы не достигаем тех 95 процентов (и выше) охвата, о которых говорим. Слишком часто в нашей стране происходят вспышки кори.
— Есть хотя бы один регион, который указывает в отчетах, что охват в области меньше 95 процентов?
— Нет, есть отдельные районы внутри областей, где эти данные ниже. Но опять же регион в целом демонстрирует те цифры, которые от них ожидают.
— Охват вакцинацией, точнее расхождение реальных и официальных данных – это одна из причин, из-за которых происходят вспышки инфекции. Предположу, что влияет на это и сама вакцина. Допустим, мы говорим о 2015 годе, когда заражались в основном подростки. Значит, в конце 90-х и начале нулевых, когда этих детей прививали, был какой-то сбой, связанный с вакциной?
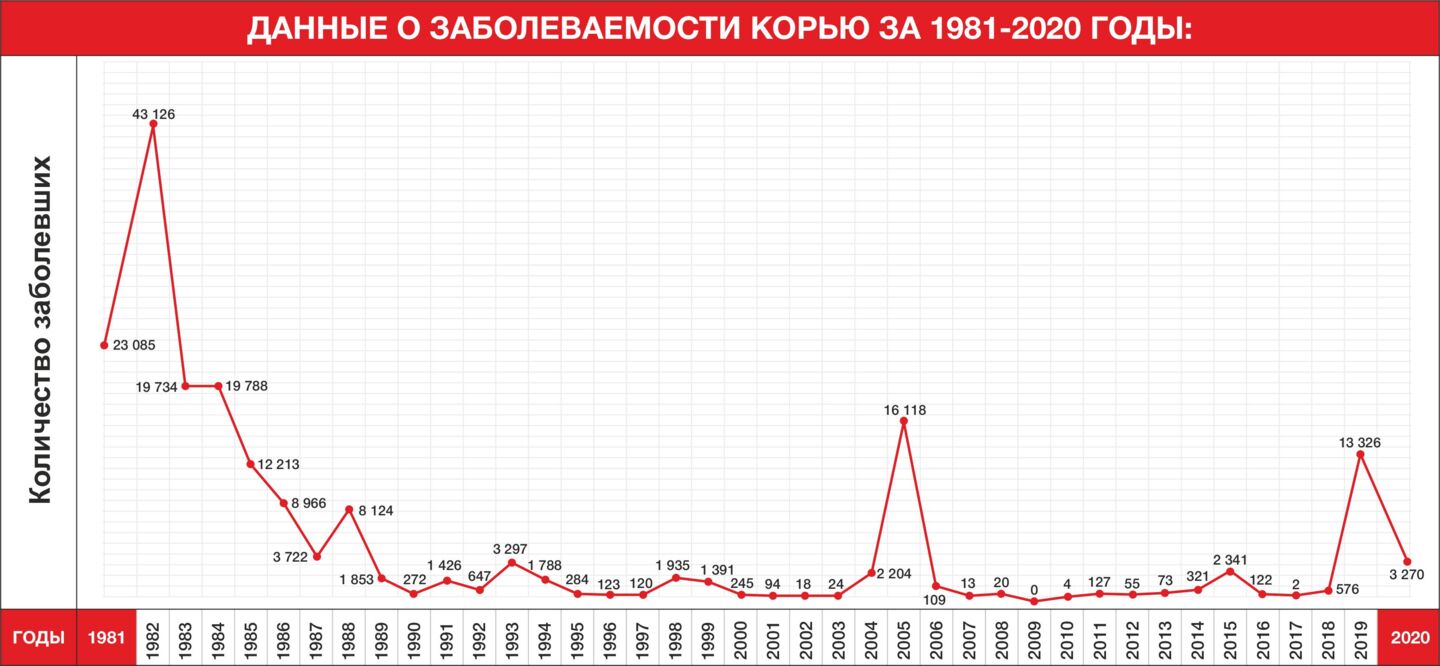
— Я объясню, в чем дело, но начну с более ранней вспышки, произошедшей в 2005 году. В то время я работала в Алматинской области. Что я тогда видела? Во-первых, из-за большого количества случаев инфекции мы не успевали регистрировать всех. И 16 118 заболевших, которые значатся в статистике, это те факты, которые медработники смогли зафиксировать. На самом деле их было немногим больше. Во время распространения любой инфекции есть проблемы с госпитализацией и учетом, есть бессимптомные или малосимптомные пациенты, которые не обращаются к врачам и не лежат в больницах, соответственно, их не учитывают. Это не значит, что кто-то скрывает факты (ни в коем случае), просто физически невозможно на всех уровнях проконтролировать правильность учета.
— Тогда, в 2005 году, в основном болели люди в возрасте старше 20 лет?
— Да, и это была ожидаемая вспышка, мы имели соответствующие прогнозы. На 2004 год была запланирована масштабная дополнительная вакцинация. Заболеваемость потихоньку росла, и мы понимали, что в какой-то момент эпидситуация взорвется, что приведет к вспышке. Мы не могли доказать, что Казахстану необходимо проводить массовую компанию вакцинации. Эпидемиологи даже другим врачам не всегда могут объяснить, зачем это нужно, а мы говорили с людьми из министерств, далеких от медицины. В итоге вакцину закупили, но с опозданием, как минимум, на полгода. Распространение инфекции началось в ноябре 2004 года, а повторная вакцинация стартовала в начале 2005 года.
Насколько я помню, ее проводили в два этапа: в феврале только от кори прививали молодых людей в возрасте 20-30 лет. В сентябре, когда эта инфекция пошла на спад, начали вакцинировать женщин детородного возраста от краснухи (тогда и от кори, и от краснухи применялись моновакцины). Это были люди, которые родились в конце 80-х-начале 90-х. Тогда вакцины распределялись из Москвы, их не хватало, в 80-е годы были проблемы с поставками. И этот дефицит привел к тому, что в начале нулевых у нас была серьезная вспышка кори.
В 2015 году была аналогичная ситуация. В основном заболевали молодые люди в возрасте 15-25 лет — те, кто родился в конце 90-х и в начале нулевых. Мы понимали, что тогда нарушались правила хранения вакцин, холодовая цепь. Это, естественно, влияло на эффективность живых вакцин, таких, как коревая вакцина. Я в те годы работала в районной санэпидстанции тогда еще Талдыкорганской области. Хорошо помню, как привозили вакцины, но на районном уровне не было надлежащих условий для ее хранения, на сутки могли отключить свет, всё это отражалось на ее качестве. Но вакцинация продолжалась.
— Давайте поговорим о последней вспышке кори, которая началась в ноябре 2018 года и продолжилась в 2019 году. Сначала тоже стали болеть молодые люди, которые начали заражать детей.
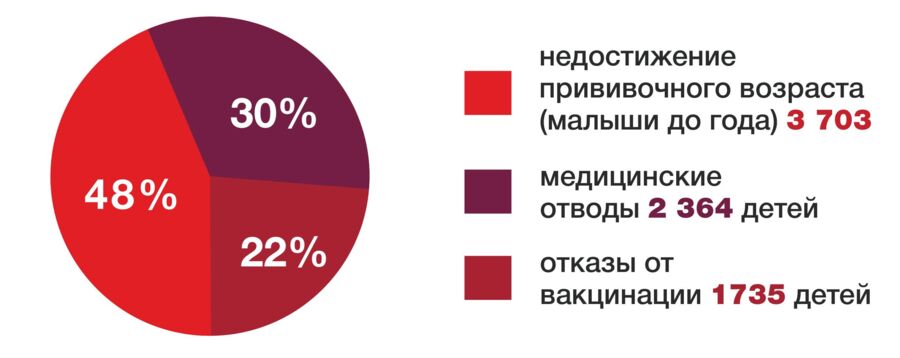
— Да, причем очень маленьких детей — малышей до года, не успевших получить вакцину. В 2019 году зарегистрировано 13 326 случаев кори, в том числе среди детей до 14 лет – 9 409. Это почти 71 процент. Большая часть из них не была привита — 7 802 человек. Причины разные: недостижение прививочного возраста (малыши до года – 3 703), медицинские отводы – 2 364, отказы от вакцинации – 1 735 детей.
Поэтому в период вспышки мы провели дополнительную вакцинацию молодых людей в возрасте 20-29 лет (1 759 459 человек – V.), и приняли решение не в год, как раньше, а с девяти месяцев, прививать от кори, краснухи и паротита детей (273 655 человек – V.). Благодаря этим мерам, эту вспышку кори удалось локализовать. В 2020 году заболеваемость корью была зарегистрирована преимущественно в первом квартале и, начиная с июля, новых случаев не было.
Она защищает ребенка, но переданный от матери иммунитет постепенно исчезает (к годовалому возрасту полностью), и малыш становится уязвимым к инфекции. Поэтому в этот момент ему делают первую прививку против кори.
Но во время последней вспышки у нас, как я только что сказала, было много малышей до года, которые болели в месяц, в два месяца. Один из умерших – трехмесячный ребенок. Это говорит о том, что у их мам не было иммунитета. Опять же из-за тех проблем, которые мы только что обсудили. Были предложения начать вакцинацию с шести месяцев, но нам показалось, что это слишком рано. Решили делать это с девяти месяцев. Начали. Но вспышка, тем не менее, продолжалась. Мы не могли вакцинировать против кори беременных женщин – это противопоказано. Они рожали детей, у которых тоже не было защиты, через какое-то время эти малыши заболевали и попадали в статистику по кори. Это была сложная вспышка. Болели люди разных возрастов, и причин было много.
— Давайте поговорим о них более подробно.
— Были причины внешние. В 2018 году в России проходил чемпионат мира по футболу. Многие казахстанцы поехали на матчи, а стадион — прекрасная среда для распространения инфекции. В то время уже полыхала Украина, из которой в Россию тоже хлынули туристы. Так что одна из причин — завоз кори в нашу страну. С этого все началось, а уж потом подключились и другие факторы.
— Те, о которых мы говорили: проблемы с вакцинацией, неправильное хранение, рост количества отказников?
— Конечно, все это тоже сыграло свою роль. Понимаете, по закону мы не имеем права проводить проверки без предупреждения, и это касается всех медорганизаций: и частных, и государственных. Я вам расскажу про один показательный случай. Пару лет назад руководитель одного из департаментов минздрава выезжал в командировку в Северо-Казахстанскую область по вопросам, не связанным с вакцинацией. Он с коллегами посещал фельдшерские пункты и лаборатории и из любопытства заглянул в прививочный кабинет. Увидев, что там нет холодильника, где должны хранить вакцины, и поинтересовался, где он. Ему сказали, что холодильник привезут и поставят на место, когда будет проверка. Вот так. Мы и сейчас не всегда знаем, что происходит в малых прививочных пунктах и кабинетах, особенно где-то в отдаленных селах.
— У Казахстана был сертификат страны, свободной от кори?
— У Казахстана есть сертификат территории, свободной от полиомиелита. Аналогичного сертификата по кори, не было, и не предполагалось, что он может быть. По кори действовала другая программа. На всемирном уровне она называется элиминация кори — это прекращение распространения местных случаев. Мы достигали этого показателя в 2009 году, когда не было ни одного факта заболевания этой инфекцией. После вспышки в 2005 году мы провели дополнительную вакцинацию в определенных возрастных группах. Людей, восприимчивых к инфекции, стало меньше, ситуация постепенно стабилизировалась, и через несколько лет мы получили ноль в статистике. В 2010 году было четыре случая. Мужчина инфицировался корью, когда был в зарубежной поездке, а после возвращения домой заразил еще трех человек. Это был один маленький очаг, мы быстро его погасили. Но потом фактов заболевания корью становилось все больше, и если раньше их удавалось локализовать за два-три месяца, то, начиная с конца 2014 года, этого уже не происходило — пошло взрывное распространение, как и во всем мире.
— Некоторые эксперты считают, что нужна третья вакцина от кори, краснухи и паротита (в прививочном календаре их сейчас две) и делать ее нужно в более взрослом возрасте. Вы к этому как относитесь?
— Мы рассматривали такой вопрос: если есть риск, что у части непривитого населения не формируется иммунный ответ на инфекцию, нужно делать третью вакцину примерно в 17-летнем возрасте. Насколько я знаю, так поступают некоторые страны, Россия, например. Правда, там свое производство вакцины. Но это предложение не нашло поддержки.
— Что на это повлияло? Финансовая сторона?
— Не только она. В Казахстане есть независимая комиссия по иммунизации (в нее входят медики и ученые разных профилей), она не поддержала эту идею. Многие эксперты считают, что нет смысла делать третью вакцину ККП. В какой-то степени я с этим согласна: во всех документах Всемирной организации здравоохранения написано, что для кори достаточно одной прививки, после которой иммунитет развивается у большинства людей. Из-за тех, кто не попал в это число, делают вторую. Тот же, у кого иммунитет не сформируется и после этого, скорее всего, не восприимчив к вакцине. Более эффективный путь — прививать большее количество людей, чтобы защитить тех, у кого иммунитет не сформировался, или тех, кто не получил или не может получить вакцину по состоянию здоровья.
— Во время последней вспышки кори фиксировались случаи заболевания краснухой и паротитом?
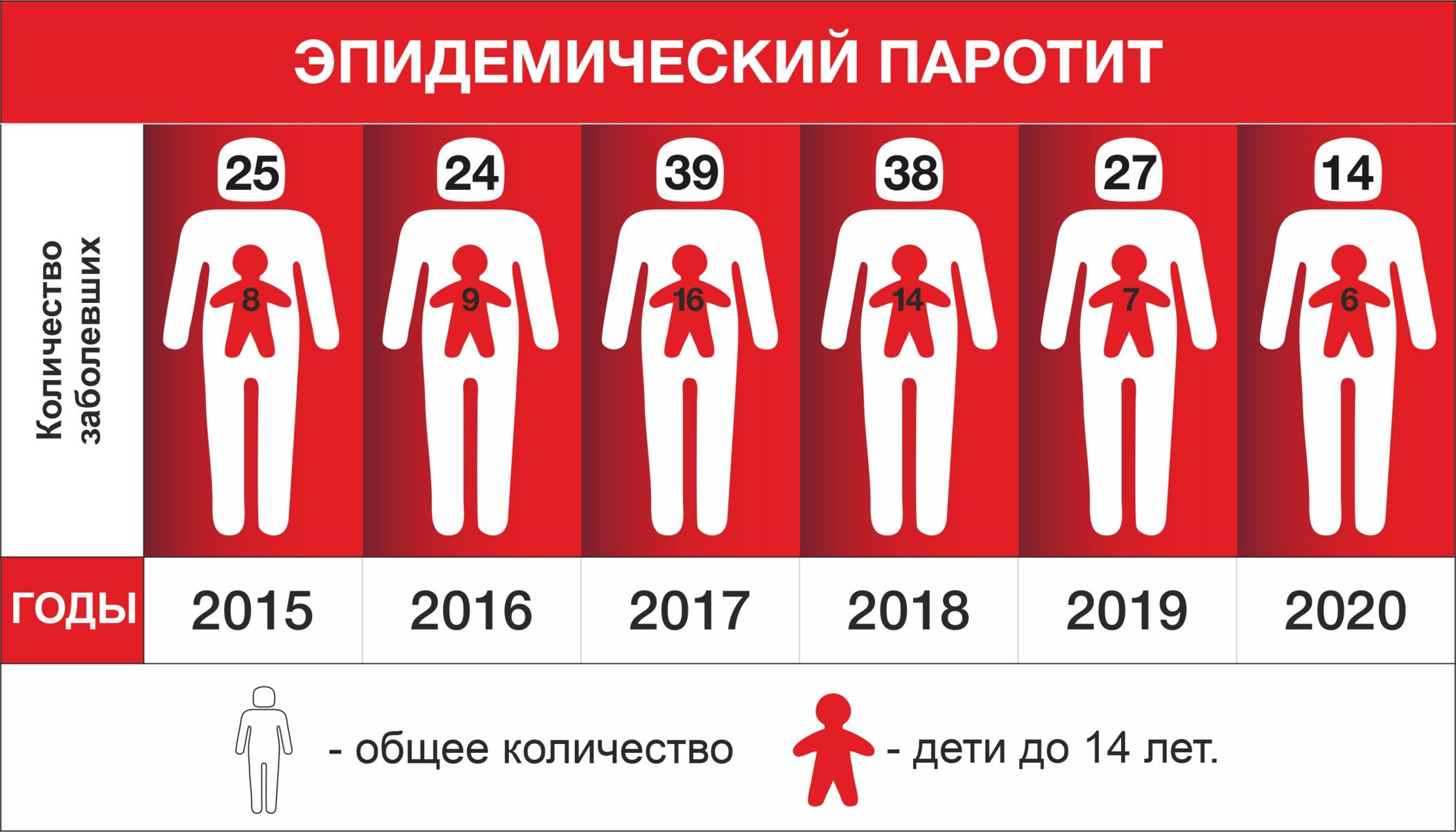
— В 2020 году был один случай краснухи и 13 паротита, в 2019 – 5 и 25 соответственно. Проблема в том, что в советское время не было ревакцинации от паротита (в то время происходили большие вспышки этого заболевания), и опять же есть группы населения, в которых иммунитет не сформирован. Вы знаете, как много сейчас бесплодных мужчин, а это часто последствия паротитной инфекции. Просто у нас два этих фактора не связывают, и о заболевании говорят не так часто. Как и о краснухе, кстати.
— Объясните, почему в Казахстане сначала прививали от краснухи только девочек, а потом стали вакцинировать и мальчиков?
— Краснуха по сравнению с корью считается не такой опасной инфекцией. Она протекает легче и не вызывает видимых осложнений. Но она опасна для беременных женщин, вернее для плода. Это одна из немногих инфекций, которая проникает через плацентарный барьер, и поражает плод на стадии развития. Это всегда опасно. И долгие годы мы не связывали случаи, когда ребенок рождался с тяжелыми патологиями, и краснуху, которой переболела беременная. Когда мы только внедряли в Казахстане эту вакцину, прививали девочек 15 лет, которые в будущем станут мамами. Я предполагаю, что сразу не стали прививать мальчиков из-за экономических факторов, возможно, не на всех хватало средств. Но, чтобы в обществе сформировалась достаточная иммунная прослойка, нужно вакцинировать всех, поэтому постепенно подключили и мальчиков. Сейчас мы применяем не моновакцину, а прививаем от трех инфекций сразу — кори, краснухи и паротита.
— Какие случаи попадают в статистику по осложнениям, связанным с вакциной?
— Мы расследуем все случаи, когда родители заявляют, что ребенок получил тяжелые осложнения или умер после вакцинации. В год их поступает около ста. Но в статистике мы учитываем только те, где доказана причинно-следственная связь осложнений и полученной прививки. Самая проблемная вакцина – БЦЖ, она дает наибольшее, по сравнению с другими вакцинами, количество неблагоприятных проявлений после иммунизации. Хотя эти последствия несоизмеримы, ничтожно малы в соотношении той опасностью, к которой приводит заражение туберкулезом. Но, увы, альтернативной, более безопасной вакцины у нас нет.
Чаще всего оказывается, что не прививка привела к ухудшению состояния – ребенок уже болеет, просто патология проявилась именно в те дни, когда проходила вакцинация. Это касается и банальной простуды и более серьезных диагнозов, которые, к огромному сожалению, иногда приводят и к смерти ребенка. Но родителям, пережившим невосполнимое горе, трудно это объяснить. Нас, врачей, обвиняют, говорят, что мы покрываем друг друга. Это право людей так думать. Наша же задача убедить в необходимости вакцинации тех, кто в этом сомневается. И сформировать в сознании тех молодых людей, которые станут родителями в будущем, убеждение в преимуществах вакцинации.
Что важно знать?
1. Почему не у всех людей, получивших в детстве вакцину от той или иной болезни, формируется иммунный ответ? Это связано с индивидуальными особенностями организма и статистика такова: из 100 человек, которых привили, только у 90-95 сформируется хорошая защита. Это значит, что даже при тотальной вакцинации какая-то часть населения окажется незащищенной.
2. Почему случаются вспышки инфекционных заболеваний. Один из главных факторов – недостаточная иммунная прослойка населения. Она снижается за счет тех, у кого не развился иммунный ответ после вакцинации; тех, у кого медицинский отвод и у тех, кто отказывается от вакцинации. В подобных случаях достаточно одной или нескольких внешних причин, чтобы спровоцировать вспышку (например, “завоз” инфекционного заболевания из-за рубежа).
3. Кто в первую очередь оказывается под ударом во время вспышек инфекционных заболеваний? Те — кто, не был привит по разным причинам: недостижение прививочного возраста, медицинские отводы и отказавшиеся от вакцинации. Если болезнью заражается человек со сформировавшимся иммунитетом, то он переносит болезнь в более легкой форме и без осложнений.
4. Чем опасен паротит? Одно из самых страшных осложнений этого заболевания – бесплодие. Исследования доказывают влияние этого заболевания на мужчин, но по последним данным оно может также влиять и на женщин.
5. Чем опасна краснуха? Это заболевание крайне опасно во время беременности, так как влияет на развитие ребенка и может привести к тяжелым патологиям. С 2003 года в Казахстане применяется комплексная вакцина от кори, паротита и краснухи (КПК), которая помогает в формировании защиты от этих заболеваний.
Статистика предоставлена Комитетом санитарно-эпидемиологического контроля Министерства Здравоохранения Республики Казахстан.
Мнения, выраженные в данном материале, принадлежат авторам и не обязательно отражают официальные точки зрения Представительства ЮНИСЕФ в Казахстане и Агентства США по международному развитию (USAID).
Поддержите журналистику, которой доверяют.