Оксана Акулова, иллюстрация Дианы Петриашвили, графика Марии Аманжоловой, фото из архива героев и из Центрального государственного архива кинофотодокументов и звукозаписи Казахстана
Сначала я позвоню Анатолию Ивановичу Гончарову. Его городской в Москве скинут мне после недели поисков. В конце 1990-х он и его коллега Рим Алимович Куркаев – второй здравствующий хирург, принимавший участие в той самой операции, переедут из Казахстана в Россию. В тот момент я, пожалуй, буду знать только дату, когда сделали первую пересадку почки, и фамилии врачей, имевших к этому отношение.
- Расскажу все, что вспомню, - откликнется Анатолий Иванович.
И даст телефон Куркаева. Они давние друзья и коллеги. Анатолию Ивановичу 80 лет, Рим Алимович чуть старше – ему 84. Оба были хирургами в конце 70-х и работали в институте клинической и экспериментальной хирургии министерства здравоохранения Казахской ССР - ныне ННЦ им. А.Н.Сызганова.
Я попытаюсь найти информацию о первой казахстанской трансплантации в госархивах, пролистаю подшивки «Казахстанской правды» и «Вечерней Алма-Аты». Но наткнусь лишь на короткую заметку «Первый успех» в «Вечерке» за 21 апреля 1979 года: «В Алма-Ате открыт Республиканский центр трансплантации почки. Рождение нового медицинского центра ознаменовалось первой победой над недугом – выполнена операция по пересадке донорского органа больному с почечной недостаточностью». По сути – все, дальше рапорт об успехах казахстанской медицины.

Из книги, посвященной 75-летию института им. А.Н.Сызганова, перепишу фамилии тех, кто участвовал в первой пересадке почки - Сутыко Анатолий Давыдович, Гончаров Анатолий Иванович, Куркаев Рим Алимович, Исмагилов Ренат Закуанович, Клячковская Роза Цальевна, Савченко Тамара Петровна. Многих, в том числе и Сутыко, руководившего операцией, уже нет в живых. В той же книге прочитаю, что операция состоялась 17 апреля 1979 года. Анатолий Иванович Гончаров скажет, что она прошла 12 числа. Хотя какое значение это имеет через 42 года? Важна сама история…
Анатолий Иванович Гончаров, фото из личного архива
«Ничего особенного! Первая и первая…»
В конце 1970-х Всемирная организация здравоохранения объявила, что очередная выездная конференция ВОЗ пройдет на территории СССР. В Москве решили: проведем ее в столице Советского Казахстана. Отечественные чиновники до сих пор не без гордости вспоминают Алма-Атинскую декларацию 1978 года (посвящена она была важности первичной медико-санитарной помощи) – в 2018-м в Алматы отмечали ее 40-летие. Может, если бы не ВОЗ, и трансплантация в Казахстане появилась бы много позже.
- В 1978 году министром здравоохранения СССР был Петровский Борис Васильевич. Он позвонил нашему министру, и вместе они решили организовать новое отделение по трансплантации на базе нынешнего института Сызганова. Вот такая попытка показать, что мы не отстаем от всего мира, - с предыстории начинает разговор Анатолий Гончаров. - Я на тот момент работал в отделении сосудистой хирургии. Уже диссертацию защитил. Был знаком с подобными операциями. Руководитель института и до этого говорил, что неплохо было бы и в Казахстане организовать отделение по пересадке почки. Отправлял меня и нескольких коллег в командировку в Москву. Мы стажировались в крупнейшем в Союзе центре хирургии, который сейчас носит имя того самого министра Петровского – он был выдающимся хирургом. Месяц работали в Москве, участвовали в операциях, проводили забор почек. В общем, немножко увидели, что это такое - трансплантация. Вернулись, но предложение открыть такое отделение в Алма-Ате на тот момент наверху не поддержали. Что делать? Стали дальше работать, про эту тему подзабыли. И буквально через год появляется новость про выездную конференцию ВОЗ и поручение подготовить базу для проведения операций по пересадке органов в Казахстане. Тогда в Алма-Ату из Москвы (из того самого института, в котором мы стажировались) прислали Анатолия Давыдовича Сутыко, он в столице был заведующим отделения пересадки почки.
Сутыко прожил в Алма-Ате года четыре. Когда он приехал, в институте еще не было специализированного отделения. Он выбрал себе помощников, в их число попал и Гончаров. Вместе организовывали работу центра трансплантации и искусственных органов, как он стал называться. Пока все документы и приказы оформили, пока финансирование получили, пока Минздрав все это согласовал… В общем, прошел целый год прежде, чем хирурги сделали первую пересадку почки. К тому моменту конференция ВОЗ полгода, как закончилась. Спрашиваю Анатолия Ивановича, какой была та операция.
- Это была аутотрансплантация (операция, во время которой пациенту пересаживают часть его же тканей – V.). Больной Бушуев. Молодой мужчина. Он выжил. Потом долго у нас наблюдался. Ему не нужно было подавлять иммунитет, как делают после трансплантации донорского органа - почка у него была своя. Это во многом облегчало задачу. Тогда у нас было мало иммунодепрессантов. Года через три, наверное, появился «Сандиммун» (иммунодепрессивный препарат, который до сих пор активно используют – V.) - он резко улучшил выживаемость после трансплантации. А первую пересадку именно донорской почки мы сделали, по-моему, месяца через два - в июне. Забыл и число, и фамилию пациента. Помню, что это тоже был мужчина, молодой, и как все наши пациенты, страдающий хронической почечной недостаточностью. Он выжил, но года через два, по-моему, произошло отторжение почки.
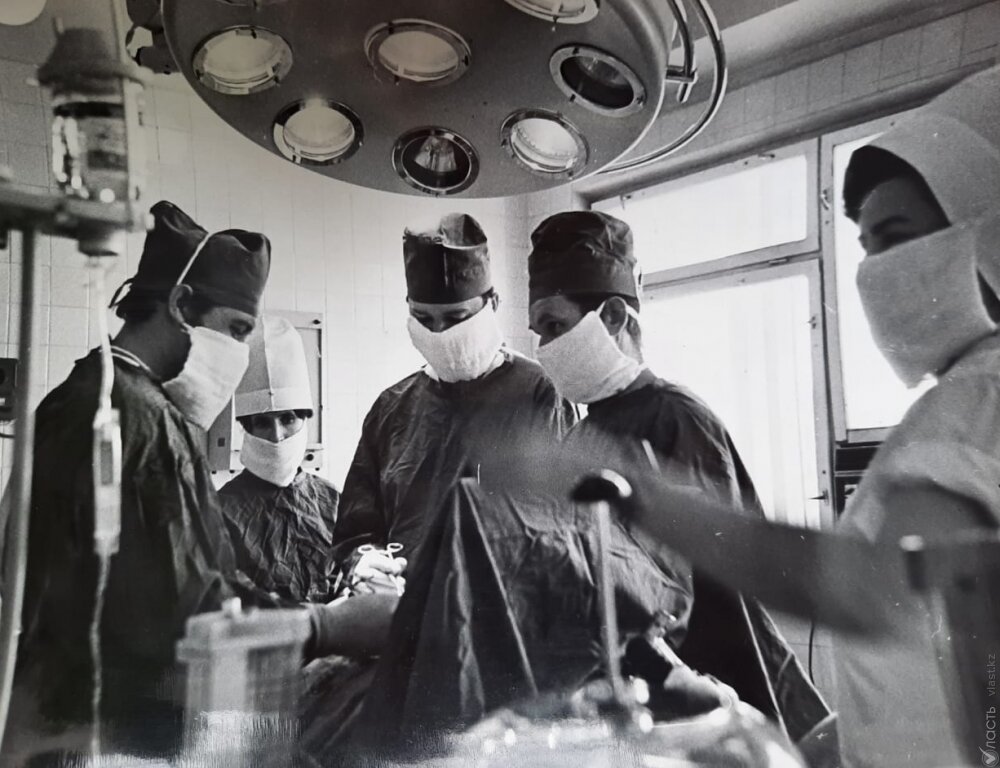
1979 год. Осмотр больного в диализном зале специализированного центра трансплантации и искусственных органов института клинической и экспериментальной хирургии министерства здравоохранения Казахской ССР. Как вспомнил Рим Алимович, пациента осматривает врач-нефролог Владимир Дрейзин. Автор фото В. Зинин. Фото из фондов Центрального государственного архива кинофотодокументов и звукозаписи Казахстана
Слушаю и задаю по-обывательски глупые вопросы: чувствовали ли вы себя участником особенных событий – первое подобное отделение в стране, первая операция?
- Да не было там ничего особенного: первая и первая. Потом, случалось, мы и по три почки в день пересаживали. Начали неплохо. Тот задор, о котором вы говорите, прошел очень быстро. Рутинная работа. Интересная, конечно, но рутинная. Сами подумайте: в 1978 году отделение гемодиализа (процедура очищения крови, жизненно необходимая людям с хронической почечной недостаточностью – V.) работало только в Чимкенте, в некоторых городах поддерживающие аппараты были на «скорой» - но это капля в море. Если человеку ставили хроническую почечную недостаточность – значит, все, он не жилец. Смертность при этом диагнозе стопроцентная. Таким пациентам нужна пересадка почки, но прежде, чем ее делать, организм нужно подготовить к операции. Все это большая работа, целая система, которую нам пришлось выстраивать с нуля.
Этим и занимались. В 1978 году выделили помещение, в институте появилось отделение гемодиализа – аппаратуру привезли из Москвы. Со всего Казахстана стали поступать больные, причем все в тяжелом состоянии, неоперабельные. А в отделении всего 20 коек - их сразу же забили. Врачи стали ездить по регионам, учили коллег отбирать пациентов, которым можно было сделать пересадку почки – тогда в Казахстане даже нефрологов не готовили. Пришлось организовывать диализную службу по всей республике, в каждом областном центре.
Какие здесь особые ощущения?
Начало 80-х. Врачи отделения в ординаторской. Анатолий Сутыко – справа. На переднем плане – Рим Куркаев, фото из архива Рима Куркаева
Чуть позже диализное отделение появилось в седьмой горбольнице Алма-Аты – ее как раз строили, потом в Республиканской детской больнице.
- Конечно, не сразу, но дело пошло. Но больше 20-30 таких операций в год не делали. Это специфика трансплантации. Я в Москве живу двадцать лишним лет. И в отделении, где много лет работал, проходило примерно столько же пересадок. А в конце 70-х и 80-е сложность была даже не в самой операции, а в том, кто и как после нее будет вести пациентов. Я же говорю, в регионах даже нефрологов не было. Поэтому приглашали к себе врачей, учили их вести послеоперационных больных…
«Мы просто ждали: иногда ночами, порой сутками…»
И не только поэтому встречались с коллегами. Рим Алимович Куркаев в то время тоже был хирургом, старшим научным сотрудником института. Вспоминает, как параллельно выстраивали сотрудничество с больницами Алма-Аты, в которых функционировали отделения травматологии. Туда, как правило, попадают люди после тяжелых ДТП и несчастных случаев, они (в этом смысле ничего не изменилось) чаще всего после смерти становятся донорами органов.
- В Алма-Ате было несколько больниц, с которыми мы тесно сотрудничали. Этим, в основном, занимался я, - рассказывает Рим Алимович. - Так получилось, что в августе 1978 года Сутыко послал меня на обучение в Москву, ему нужен был специалист по забору донорских органов. Я прошел практику, вернулся домой. Но тогда о трансплантологии не так много знали даже врачи. Поначалу тяжело пришлось. Наше министерство здравоохранения издало специальный приказ, касающийся трансплантологии. Он полностью опирался на законы и правила, на тот момент действовавшие в Советском Союзе. Мы приходили к главному врачу больницы, показывали этот документ, рассказывали о нашем отделении, о том, что мы будем делать операции по пересадке почки. И в конце говорили: нам нужны доноры. Коллеги далеко не всегда сразу шли нам встречу. Было много вопросов. Тонкостей. Тема непростая. Новая. Приходилось объяснять, убеждать, встречаться несколько раз. Некоторые приезжали в наше отделение, общались с пациентами на диализе. В конце концов соглашались. Главврач издавал приказ внутри больницы, разрешающий забор органов, и назначал врача, ответственного за работу с нами. Почки мы изымали сами, но этот врач должен был сообщить, что в больницу доставили пациента в критическом состоянии.
На фото - Рим Алимович Куркаев
На тот момент в Советском союзе действовал приказ Минздрава от 23 марта 1977 года №255 «Временная инструкция для определения биологической смерти и условий, допускающих изъятие почки для трансплантации». В нем были перечислены критерии биологической смерти – признаки прекращения деятельности сердечно-сосудистой, дыхательной и центральной нервной системы. Использовали его и казахстанские трансплантологии.
Рим Алимович рассказывает, что в то время врачи могли изъять для пересадки только почки и ориентировались на остановку сердца, а не на смерть мозга, как сейчас.
- После смерти пациента представитель больницы, судебно-медицинский эксперт и реаниматолог подписывали два акта - о констатации биологической смерти пациента и изъятии почки. Оба вклеивали в историю болезни умершего. Кроме этого, информацию о факте изъятия органа передавали в прокуратуру. Обычно это делали мы или реаниматологи. Кстати, именно их пришлось убеждать дольше всех. Только от реаниматологов могла поступить информация, что в отделении находится больной в крайне тяжелом состоянии, который может умереть. Нам нужно было заранее знать об этом, чтобы успеть приехать в отделение, если произойдет остановка сердца. С этого момента у нас было всего полчаса, чтобы изъять орган и доставить его (почку перевозили в специальном контейнере - его для нас изготовили на заводе им. Кирова - наполненном консервирующим раствором) уже в наше отделение, где будет производиться трансплантация. Но реаниматологи шли на это с неохотой. Что говорили? «Как мы можем вызвать вас, если больной еще жив? Разговоры всякие пойдут». Мы это прекрасно понимали. Вокруг этой темы до сих пор много разговоров, представьте, что было тогда. Но делали это лишь для того, чтобы спасти людей, которые стояли в листе ожидания и умерли бы без пересадки почки. В этом суть трансплантации. Мы никогда не вмешивались в процесс реанимационных действий. Вход в отделение, где они проводились, был для нас закрыт. Мы просто ждали: иногда ночами, порой сутками. Вот такая специфика работы.
В то время не было координационных центров по трансплантации, которые сейчас занимаются этими вопросами. В операционную, где находился потенциальный донор, сотрудники отделения трансплантации заходили только с разрешения врачей и судмедэксперта, который констатировал биологическую смерть пациента. Если выяснялось, что на его теле есть повреждения, которые мог нанести другой человек, судмедэксперт запрещал проводить забор органов. Куркаев и коллеги разворачивались и уезжали.
Несмотря на то, что именно в 70-е годы во многих странах появилось юридически закрепленное понятие «смерть мозга», в СССР оно начало применяться только с 1987 года. С того момента и по сей день органы для пересадки могут изъять только после того, как специалисты констатируют смерть мозга пациента. В этом смысле современная трансплантология кардинально отличается от той, что была в конце 1970-х.
Вот еще одно существенное различие, о котором вспоминает Анатолий Гончаров:
- Тогда мы брали для пересадки только почки у посмертных доноров. В СССР (так же, как сейчас в Казахстане, России и множестве других стран – V.) действовала презумпция согласия. Это значит, что любой человек, если при жизни он не написал соответствующий отказ, после смерти потенциально мог стать донором. Сейчас принято спрашивать разрешения родственников на забор органов, эта большая процедура, в которой задействовано множество людей. Но тогда трансплантология только развивалась, и мы ничего подобного не делали. Операцию, донором в которой был родственник пациента, проводили только один раз – года через два, как начали работать. Но почка отторглась. И мы перестали практиковать такие пересадки.
Иногда родственники узнавали, что у их близкого забрали почку.
- Обычно им об этом говорили судмедэксперты, которые производили вскрытие в морге – они ведь работали отдельно, ничего не знали про наши операции, - рассказывает Рим Алимович. - Доставалось от близких не нам, а, как правило, реаниматологам. Неприятные это были разговоры. До суда или жалоб в прокуратуру дело не доходило. В Алма-Ате такого не вспоминаю. Но была такая история. Мы изъяли почку у парня – у него была тяжелейшая черепно-мозговая травма, из-за которой он погиб. Через какое-то время меня нашел родной брат этого молодого человека - не знаю, от кого он узнал про пересадку. Пришел ко мне и потребовал: «Хочу увидеть человека с почкой моего брата!». Мы никогда не разглашали подобную информацию. Это был единственный случай, когда я это сделал. Этот мужчина поехал в Целиноград, тогда еще Целиноград был, отыскал нашего пациента. Потом я уже узнал, что у них был разговор - достаточно благосклонный. После этот человек снова приехал ко мне и сказал: «Я увидел, успокоился и теперь знаю, вы делаете хорошее дело. Хотя мне было очень тяжело потерять брата».
Было немало людей, которые прожили после операции не один год.
- У меня фотография хранилась, я ее, к сожалению, потерял: человек 12 – и все пациенты после трансплантации. Они жили в разных регионах, просто, так совпало, одновременно приехали в институт на осмотр, - добавляет Гончаров. - Знаете, в трансплантации как? Каждые пять лет половина прооперированных пациентов умирает. Сейчас люди бережнее относятся к своему здоровью, а тогда многие не принимали нужные лекарства, не соблюдали наши рекомендации. Порой обидно было: одного мужчину нашли в Иссыке, кажется. Он пьяный замерз на улице. Во время вскрытия, судмедэксперты увидели: с почкой что-то не то. К нам в отделение позвонили. Мы проверили: да, наш пациент. Вот вам и дождался операции. Сейчас люди сознательнее…
***
Эту историю Рим Алимович вспомнил уже после нашего разговора. Созвонились еще раз. Я слушала его и убеждалась: трансплантология стала совершенно другой. Даже в независимом Казахстане, с его сравнительно короткой историей в этой области, четырежды поменялось соответствующее законодательство. Да, операции по пересадке почки делали с 1979-го, но активно развиваться казахстанская трансплантология начала в 2012 году. Тогда впервые была проведена операция по пересадке сердца, а вся страна узнала о посмертном донорстве. Потом были успехи, проблемы и скандалы – о них в следующих материалах и подробно. А вот та самая история.
- Было это в конце 90-х, я уже работал в Москве. В листе ожидания в нашей клинике стояли два пациента из Алматы. Им, кстати, в итоге почку пересадили. Тогда с этим было проще - люди могли получить донорский орган и не на Родине. Сейчас законы и подходы в трансплантологии настолько изменились, что в это трудно поверить. В подавляющем большинстве стран разрешена пересадка органов только своим гражданам, а вывозить их за рубеж запрещено. А в конце 80-х наше отделение в Алма-Ате стало частью европейской организации Интертрансплант. Мы могли отправлять почку для пересадки в другие страны, и получать оттуда органы для своих пациентов. Процесс подбора органов очень сложен, он зависит от множества факторов. Случалось, что почка есть, но никому из наших больных она не подходит, а где-то за границей живет человек, который ждет именно такую. И мы могли ему помочь. Правда, толком эта система так и не заработала – грянули 90-е, и эта тема заглохла...