История создания АКДС
Первая АКДС вакцина была зарегистрирована в 1949 году. Именно с нее во многих странах начал формироваться «Календарь профилактических прививок». Главная его задача —снизить детскую смертность и распространение инфекций, которые опасны для здоровья детей. Коклюш в первой половине XX века, наряду с полиомиелитом и корью, был одной из самых распространенных детских инфекций. О полиомиелите мы рассказывали в одном из недавних материалов, вакцины против него создали в 50-х годах. От кори — примерно в это же время, а позднее ее объединили с вакцинами от паротита и краснухи в комбинированную — КПК.
АКДС — это адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Определение «адсорбированная» означает, что компоненты препарата выдержаны на веществах, которые усиливают действие и увеличивают продолжительность эффекта вакцинации. К таким веществам относится гидроксид алюминия и про него, как и про тиомерсал, которым пугают родителей, речь пойдет дальше, а пока вернемся к истории появления АКДС.
Первая инактивированная (неживая) вакцина от коклюша была зарегистрирована в 1915 году. А 1923-1924 годах французский ученый Гастон Рамон разработал метод инактивации дифтерийного и столбнячного токсинов, который, с некоторыми изменениями, используется и сегодня. Тем не менее, ученым понадобилось еще более 20 лет, чтобы объединить и доработать эти открытия для создания комбинированной вакцины АКДС. И еще около 40 лет — на то, чтобы улучшить вакцину и исключить побочные действия, которые заслуженно или нет приписывают АКДС.
Чем опасны коклюш, дифтерия и столбняк и как их лечить?
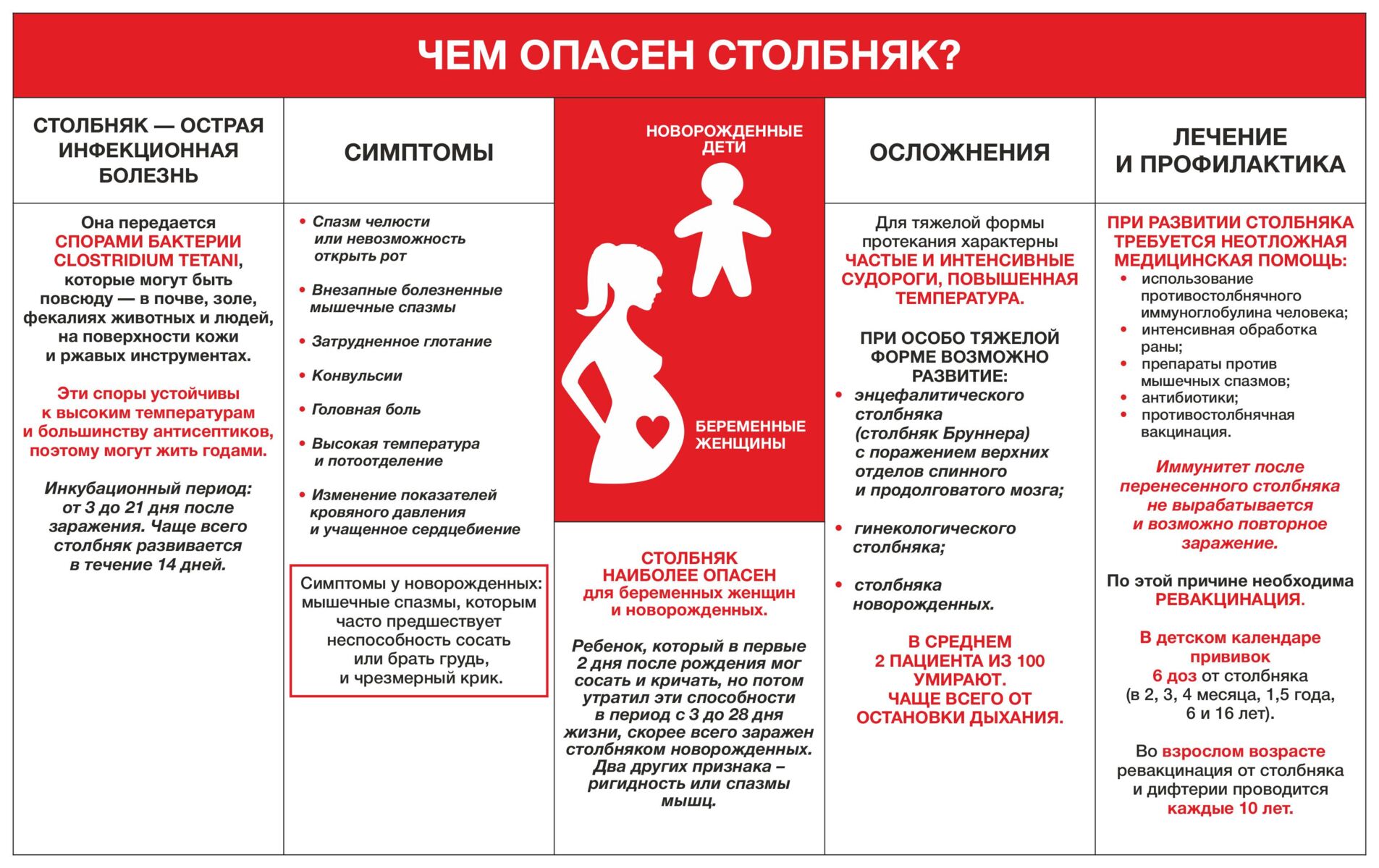
Мы уже писали подробно о коклюше и дифтерии в материале «Болезни, которые возвращаются». Помимо прямых осложнений от этих инфекций? есть еще одна очень серьезная опасность: врачи, даже хорошие и опытные, настолько давно не сталкивались с этими болезнями, что не всегда могут их определить. Симптомы у этих инфекций на первом этапе достаточно схожи с другими заболеваниями. Учитывая, что при дифтерии или столбняке необходимо вводить антитоксин, любое промедление может оказаться фатальным.
Лечение антитоксином может иметь побочные эффекты и привести к аллергической реакции, близкой к анафилактическому шоку.
Специфического лекарства от коклюша, к сожалению, нет. Если врач вовремя выявит заболевание и в первые дни выпишет антибиотик определенной группы, это может снизить интенсивность протекания болезни, но не избавит от нее полностью. Более того, есть вероятность повторного заражения коклюшем через 3-12 лет. Естественный иммунитет, на который многие рассчитывают и ссылаются, далеко не всегда способен защитить.
Казахстан и статистика по отказам от АКДС
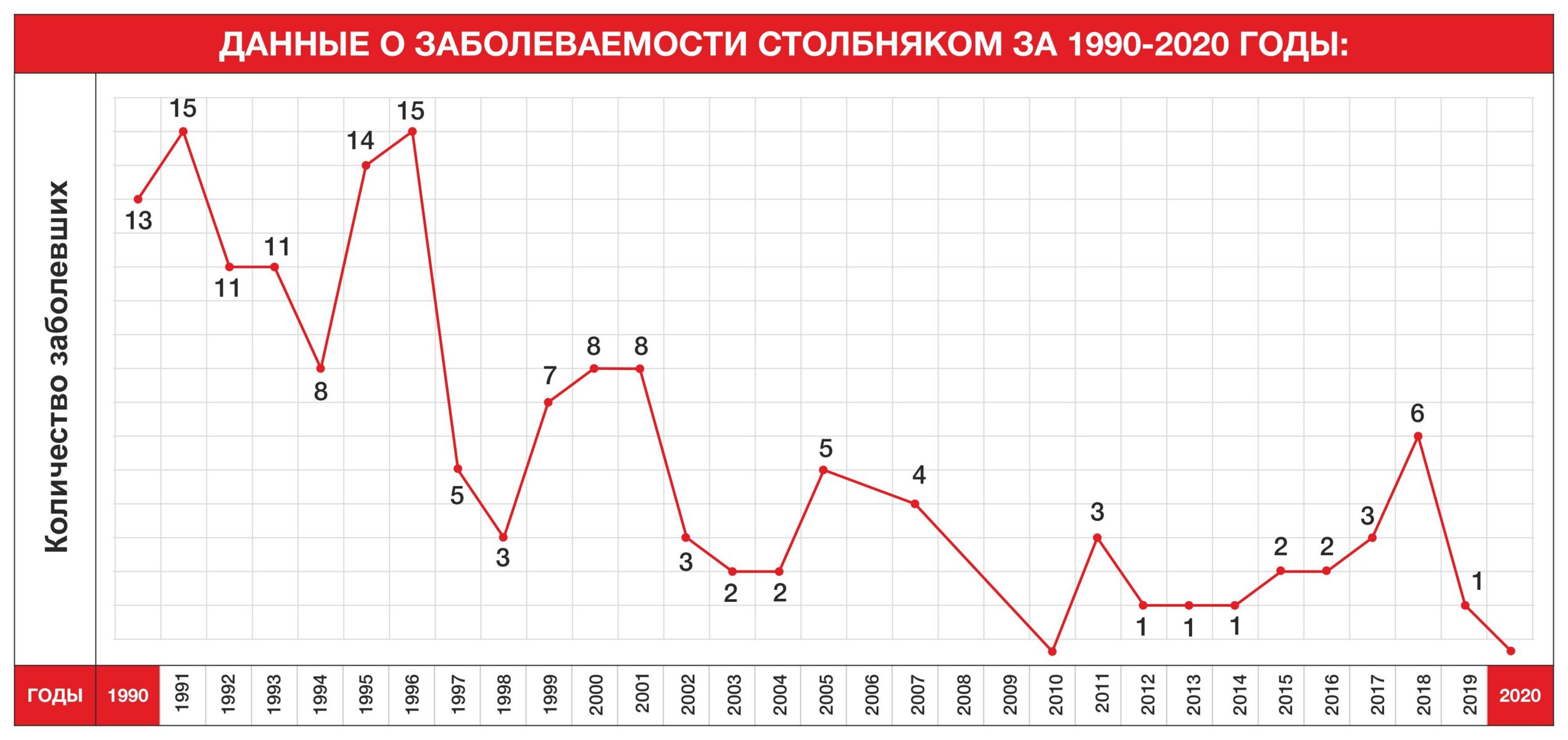
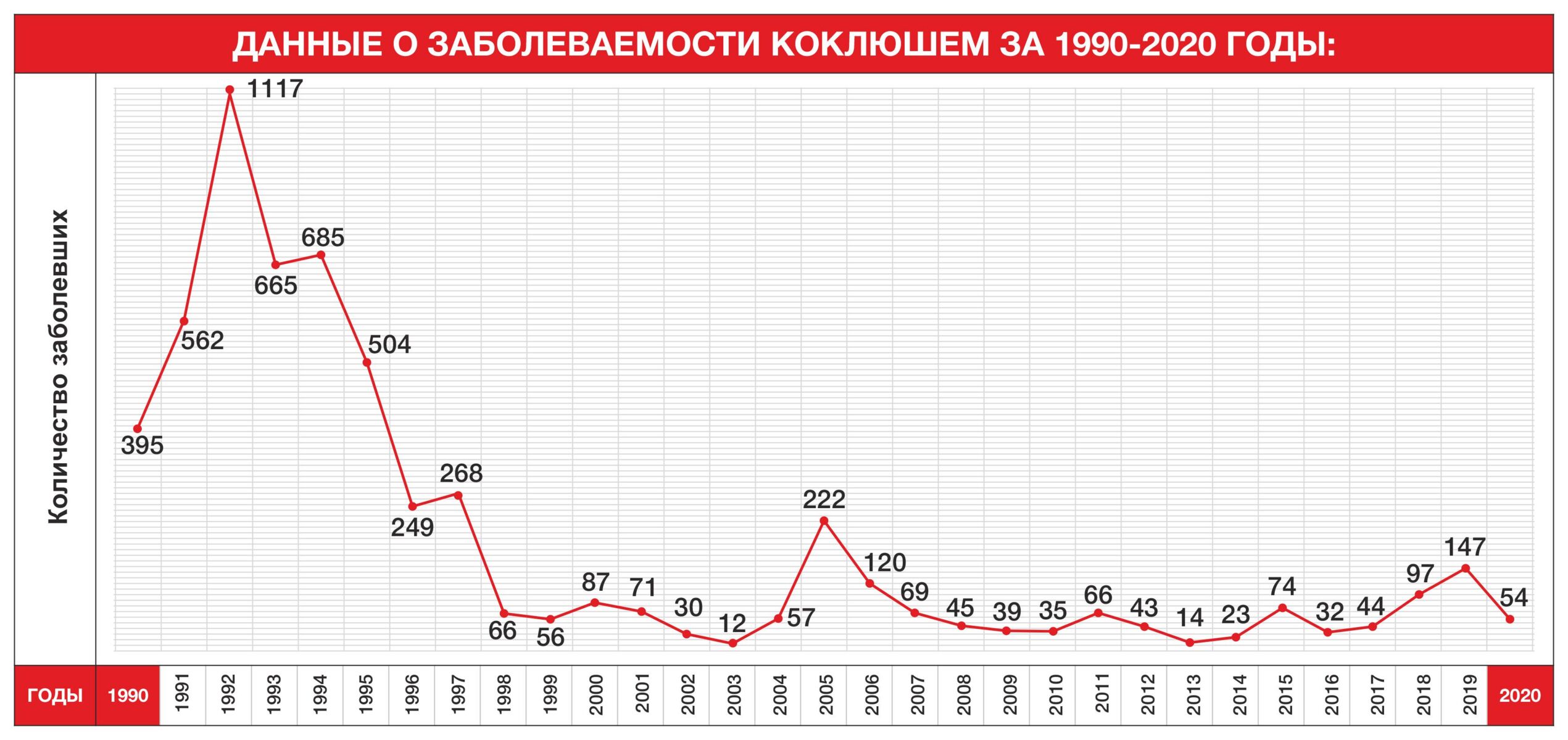
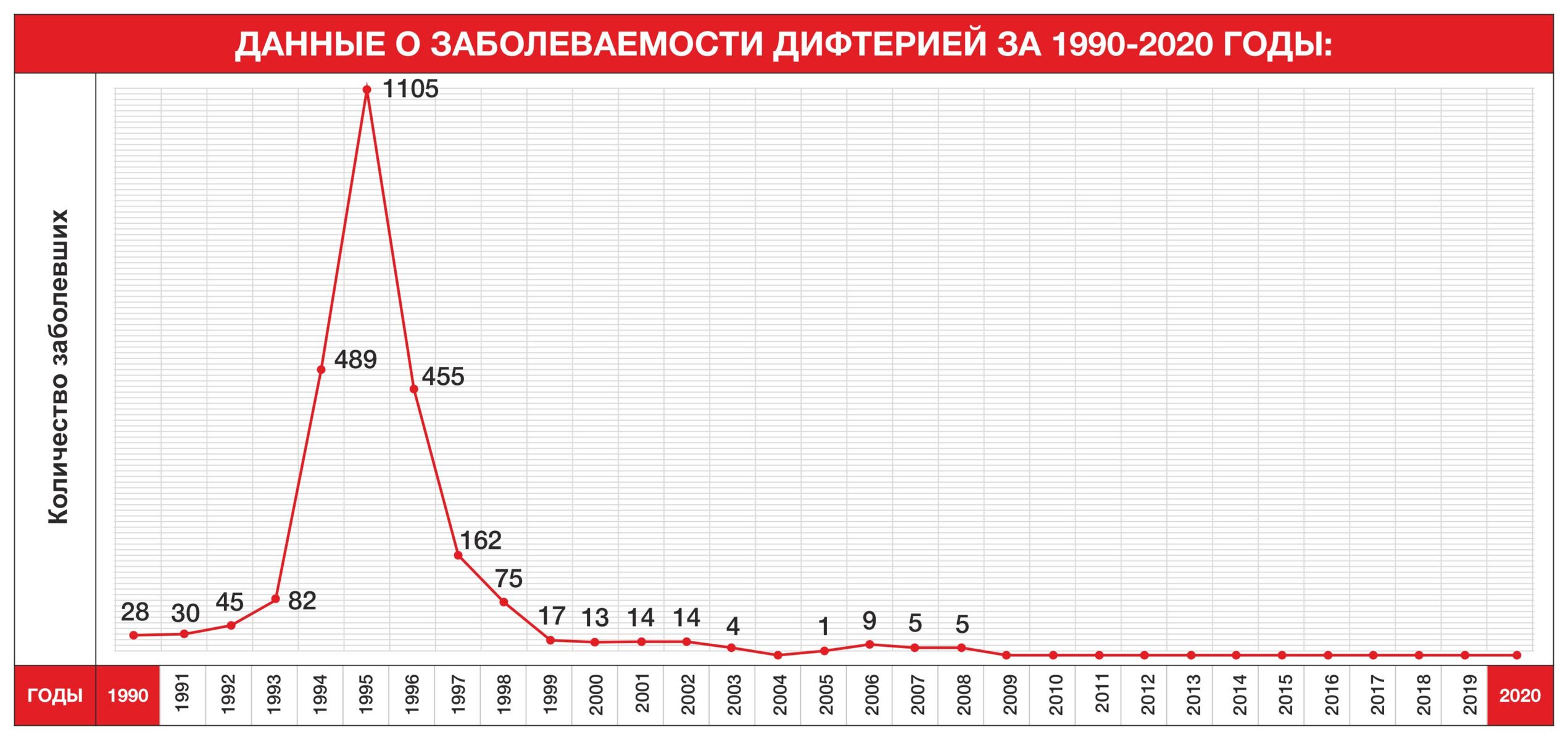
После распада СССР практически во всех постсоветских странах начались перебои с поставками вакцин, в частности — АКДС. Это привело к тому, что на территорию СНГ вернулись давно забытые детские инфекции, в числе которых были коклюш и дифтерия. Во второй половине 90-х в Казахстане наладили поставку вакцин АКДС и привили тех, кто пропустил вакцинацию.
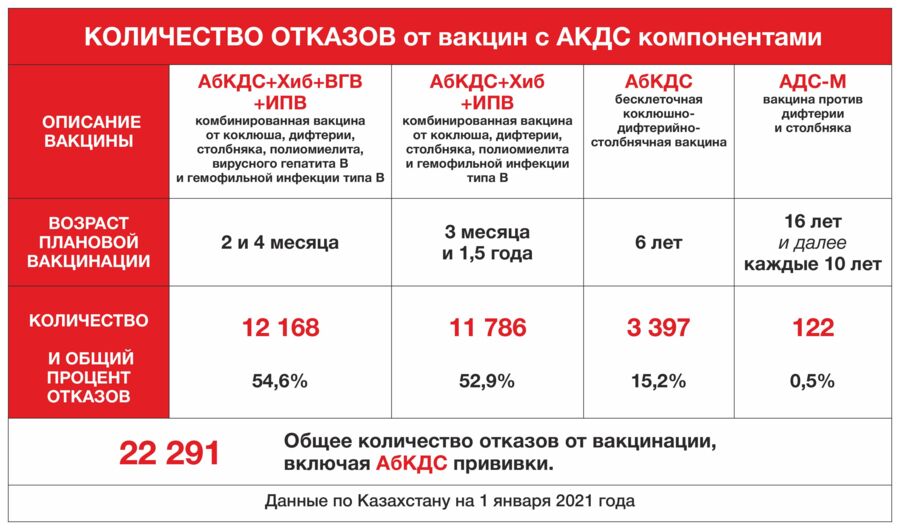
Памяти, не столько иммунной, сколько человеческой, хватило лет на 20. Сейчас вакцина АКДС лидирует по количеству отказов. Казахстанских родителей пугает вероятность неврологических осложнений, которые с 2013 года практически исключены благодаря использованию современной бесклеточной коклюшно-дифтерийной вакцины.
22 291 — это общее количество отказов от всех видов вакцин, не только АбКДС. Чтобы понять эти цифры, достаточно представить, что заявление на отказ от вакцинации обычно заполняется не на одну конкретную вакцину, а на несколько — например, АбКДС+Хиб+ВГВ+ИПВ и АбКДС+Хиб+ИПВ. Процентное соотношение по другим вакцинам мы разберем в следующих материалах.
Как боролись против АКДС в Америке и к чему это привело?
В 70-80-х годах прошлого века в Англии и США начались масштабные антипрививочные движения, главной мишенью которых была вакцина АКДС. Её обвиняли во многих детских недугах, родители подавали коллективные иски в суд и понадобились годы и масштабные исследования, чтобы доказать, что большая часть обвинений беспочвенна. Подробно, вплоть до расшифровок из зала судебного заседания, об этом рассказывает Пол Оффит в своей книге об истории вакцинации в Америке и Европе – «Смертельно опасный выбор».
Пол Оффит — практикующий педиатр, специалист по инфекционным болезням и вакцинам, иммунолог и вирусолог. Источник фото: montana.edu
Опасаясь возвращения в допрививочную эпоху, американское правительство утвердило законопроект, защищавший производителей вакцин, — «Национальный закон о компенсации пострадавшим от детских прививок», который уже через месяц, после подписи президента Рональда Рейгана, стал законом. В его основе была программа компенсаций пострадавшим, включая перечень вероятных осложнений после прививок. Главными задачами этого документа были: возможность получить компенсацию за осложнения после прививок, не проходя дорогостоящей процедуры подачи исков в суды штата; а также защитить фармацевтические компании от ответственности и подтолкнуть изготовителей вакцин к продолжению исследований и производству новых вакцин. Кроме того, закон создал механизм информирования родителей о безопасности вакцин — Систему регистрации побочного действия вакцин (Vaccine Adverse Events Reporting System, VAERS), благодаря которой доступны независимые обзоры вакцин и возможность сообщать о вероятных побочных эффектах.
Все это подтолкнуло не только американские, но и европейские фармкомпании к созданию более безопасной вакцины АКДС.
В чем разница между цельноклеточной и бесклеточной АКДС?
В первой половине XX века, когда появилась коклюшная вакцина, в ее составе использовалась целая клетка возбудителя коклюша. Она была инактивированная (убитая – прим V), но все же содержала около 3000 различных антигенов.
Среди 3000 антигенов и антигенно активных компонентов встречались и нейротоксичные, которые могли стать катализатором нежелательных эффектов в нервной системе ребёнка. Но не у всех и не всегда. Именно страх перед неврологическими осложнениями приводит к тому, что вакцина АКДС лидирует в списке по отказам в Казахстане, хотя эти опасения сейчас беспочвенны.
В 90-е годы XX века разработали более безопасный — бесклеточный вариант вакцины АКДС. Среди 3000 антигенов были определены 4 компонента, обладающих защитной активностью, и именно они стали основой нового варианта вакцины.
Коротко об основных различиях между новым поколением вакцин и предыдущим
Последний пункт о предполагаемом периоде защиты может стать и «обратной стороной» при переходе на бесклеточную вакцину АКДС. В Казахстане уже подрастает поколение, которое начали прививать АбКДС (вакциной с бесклеточным компонентом – прим. V). Сейчас им около 7-8 лет, значит, годом-двумя ранее они должны были пройти обязательную ревакцинацию в 6 лет. Этого иммунитета им хватит лет на 7, а дальше они уже могут быть не защищены от коклюша.
Учитывая, что охват коллективного иммунитета по факту ниже допустимого, иначе позабытые инфекции из прошлого не возвращались бы, то есть вероятность, что коклюш, как и другие заболевания, уже взрослеют. Это опасно не только для самих взрослых, но и для маленьких детей, которых они могут заражать, сами того не подозревая. Для профилактики таких случаев во многих индустриальных странах, включая Австралию, Францию, Германию и США, практикуется «стратегия кокона». Она помогает защищать младенцев и других уязвимых лиц с помощью ревакцинации тех, кто находится с ними в тесном контакте. К примеру, если в семье ожидают малыша, то до его рождения все члены семьи должны получить прививку от коклюша, чтобы защитить ребенка в первые месяцы после рождения — до формирования собственного иммунитета.
В Казахстане сейчас не зарегистрированы коклюшные вакцины для взрослых. Вопрос об их целесообразности будет рассматриваться не раньше 2022 года, когда завершится исследование «Серологический эпидназдор за антителами коклюша Бордетеллы среди здоровых детей и подростков в Казахстане». Такой ответ мы получили от Минздрава.
Какие вакцины используются в Казахстане?
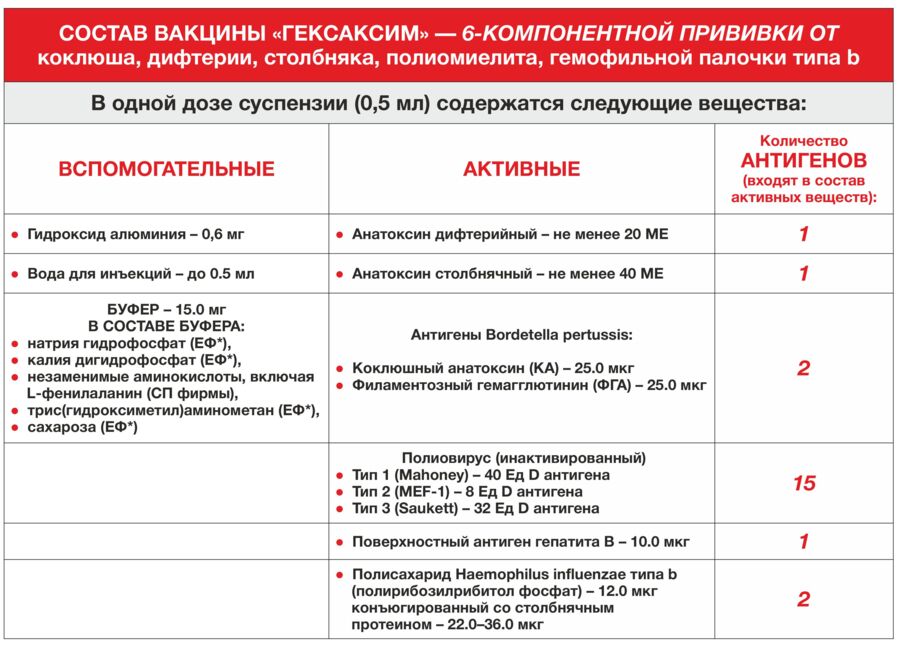
В Казахстане для профилактики коклюша, дифтерии и столбняка используются вакцины трех разных производителей. В этом материале мы подробно разберем прививку «Гексаксим», с которой и начинается вакцинация АКДС в двухмесячном возрасте. В ее составе компоненты, защищающие от 6 инфекций (отсюда и название) — коклюша, дифтерии, столбняка, полиомиелита (всех 3-х типов), гемофильной палочки типа В и гепатита В. Многих родителей пугает то, что совсем маленьким детям ставят сразу 6-компонентную вакцину. Мы уже писали о безопасности современных комбинированных вакцин в материале про мифы вакцины КПК, но повторим самое главное. Первое — количество антигенов в современных комбинированных вакцинах минимально и не может нанести вред детскому организму, но его достаточно, чтобы вызвать иммунный ответ. Второе — такие вакцины позволяют минимизировать количество посещений больницы и при этом помогают защитить ребенка от многих серьезных инфекций и их осложнений.
В три месяца по календарю прививок идёт вакцина «Пентаксим» — она отличается тем, что в ее составе нет компонента, защищающего от гепатита В — эту инфекцию и вакцины от нее мы разберем в одном из ближайших материалов.
В инструкции производителя к вакцине «Гексаксим» написано, что ее возможно использовать для первичной иммунизации начиная с 6 недель, то есть у полуторамесячных младенцев. В Казахстане, напомним, она ставится детям с двух месяцев. Такой ранний срок обусловлен тем, что все перечисленные выше инфекции наиболее опасны в младенческом возрасте, так как могут привести к летальному исходу или инвалидности. Аналог вакцины «Гексаксим» — «Инфанрикс Гекса» бельгийского производителя GlaxoSmithKline Biologicals s.a.
Что делать, если ребенок не получил АбКДС-содержащие вакцины в первые полтора года жизни?
До 7-летнего возраста: прививаются комбинированными АбКДС-содержащими вакцинами с повышенным содержанием дифтерийного анатоксина — 2 прививки с интервалом в 2 месяца. Третья прививка — через 6-12 месяцев. Вакцины — «Гексаксим» и «Пентаксим».
Старше 7 лет и взрослые: прививаются 2 прививками АбКДС с уменьшенным содержанием дифтерийного анатоксина с интервалом 1 месяц. Третья прививка — через 6-12 месяцев. Вакцина — «Бустрикс».
В 16 лет и далее каждые 10 лет: ревакцинация адсорбированной дифтерийно-столбнячной вакциной АДС-М.
Ртуть, алюминий и другие компоненты вакцины АКДС
Беспокоиться о составе вакцин — естественное право родителей маленьких детей и тех, кто вакцинируется во взрослом возрасте. Но важно понимать, что те заявления, которыми принято пугать во многих антипрививочных сообществах, зачастую вырваны из контекста и информация не приводится в полном объеме.
Начнем с того, что ни в одной вакцине из казахстанского детского календаря ртути и соединений ртути нет. В этом можно убедиться, изучив состав вакцин на сайте Национального центра экспертизы лекарственных средств и медицинских изделий.
Второй важный факт: в вакцинах не используется ртуть в чистом виде, а тиомерсал — ртутьсодержащее химическое соединение. Его добавляют в состав вакцины как консервант, который предотвращает заражение жидкости вакцины различными бактериями и грибами, поддерживает стерильность препарата. Чаще всего консерванты добавляют в многодозовые вакцины, когда один флакон содержит несколько доз.
Когда тиомерсал попадает в организм, он разбивается на две части. Один из компонентов, который как раз и содержит ртуть, быстро выводится из организма. Научные данные, собранные за последние 15 лет, показали, что тиомерсал в вакцинах не приносит никакого вреда. Зарегистрированные побочные эффекты при его применении — боль и покраснение на месте инъекции.
Алюминий присутствует в вакцинах в виде гидроксида и солей: алюминия гидроксифосфата сульфат, фосфата алюминия, сульфата алюминия. Он используется как адъювант — химическое соединение, которое усиливает иммунный ответ организма на антиген в вакцине. Эффект алюминия, как адъюванта, был описан в 1926 году и используется во многих вакцинах по сей день.
Та концентрация соединений алюминия, что присутствует в вакцинах, сводит на нет риск развития нежелательных последствий — алюминий из вакцин практически не усваивается организмом, и, тем более, не влияет на мозг.
Таким образом, дети получают намного больше алюминия с питанием, чем с вакцинами, полученными в первые шесть месяцев их жизни. До 7 лет в составе всех вакцин ребенок получает примерно 3.6 мг гидроксида алюминия. Эта доза нетоксична даже при единовременном введении.
Противопоказания к АбКДС
Мы уже подробно разбирали тему противопоказаний, а также ложных медотводов.
Помимо перечисленных противопоказаний в инструкции к вакцине «Гексаксим» также есть пункт: «вакцины с содержанием коклюшного компонента нельзя вводить лицам с прогрессирующими неврологическими расстройствами и неконтролируемой эпилепсией до стабилизации состояния, при условии, когда польза от вакцинации значительно превышает риск». Это означает, что стабильные неврологические состояния, такие как ДЦП, синдром Дауна и непрогрессирующее течение эпилепсии, не являются противопоказаниями к вакцинации.
После — не значит вследствие
Эту парадигму хорошо иллюстрирует история из книги Пола Оффита «Смертельно опасный выбор»: «Один почетный профессор Медицинской школы университета Дьюка рассказывает историю о своем знакомом, который отвез сына к врачу делать прививку АКДС. Он очень долго прождал в очереди и в конце концов устал и поехал домой, так и не сделав ребенку прививку. Через несколько часов отец обнаружил ребенка мертвым в кроватке – видимо, малыш погиб от синдрома внезапной детской смерти. Только представьте себе, каково было бы отцу, если бы его сыну в тот день сделали прививку. Конечно, никакие исследования не убедили бы его, что ребенок погиб не от вакцины, а от каких-то других причин».
Авторы этого материала — тоже родители маленьких детей. И нам понятно отчаяние родителей, которые пытаются найти причину отклонений у ребенка в вакцине. Но это далеко не всегда так, и это доказано множеством статистических исследований в разных странах. Подобные исследования проводились не фармкомпаниями, а самими государствами, чтобы исключить предвзятость. Больше всего исследований приходится как раз на вакцину АКДС и коклюшный компонент, которого так боятся родители. Дети первого года жизни получают, в среднем, три дозы вакцины, в составе которой АКДС компоненты или АбКДС (б – бесклеточный коклюшный компонент, прим V). Большинство генетических заболеваний также проявляются в первый год-полтора жизни детей. Учитывая частоту вакцинации в этот период, достаточно заманчиво связать эти два события между собой.
Тем не менее, вакцины, как и другие медицинские препараты, могут в редких случаях приводить к осложнениям. Как их распознавать и регистрировать в Казахстане, мы разберем в одном из следующих материалов.
Сравнение вероятности осложнений от вакцин и болезней
В мире, где каждый, преимущественно, сам за себя, довод, что «те, кто не вакцинируются без видимых причин, ставят под угрозу других», работает плохо. Мы это понимаем. Поэтому, вместо заключения, мы перевели и дополнили таблицу, где приведена частота осложнений от вакцин и от болезней. Оригинал таблицы опубликован на сайте австралийского правительства в рамках Национальной программы иммунизации.
При подготовке этого материала мы использовали следующие источники:
Книга Пола Оффита «Смертельно опасный выбор. Чем борьба с прививками грозит нам всем»
Приказ №361 от 13 июня 2018 года о «Санитарно-эпидемиологических требованиях по проведению профилактических прививок населению».
Алюминий и вакцины – влияние на младенцев
Сравнение осложнений от болезней и побочных эффектов от вакцин, подготовленное в рамках Национальной программы иммунизации Австралии
Количество антигенов в детских вакцинах
«Стратегия кокона» для защиты новорожденных от коклюша
CDC: данные о коклюше и вероятности заразиться им повторно
Авторы благодарят Томирис Муликову и команду Medsupportkz за помощь в подготовке материала
Мнения, выраженные в данном материале, принадлежат авторам и не обязательно отражают официальные точки зрения Представительства ЮНИСЕФ в Казахстане и Агентства США по международному развитию (USAID).
Поддержите журналистику, которой доверяют.