«Слишком много прививок для первого года жизни», «иммунитет еще не окреп», «непривитый ребенок болеет реже, чем привитый» — это, пожалуй, одни из самых частых контраргументов при вакцинации маленьких детей. Мы решили развеять самые популярные мифы вместе с тремя экспертами — российским педиатром Фёдором Катасоновым, детским инфекционистом Дилбар Махмудовой из Узбекистана и казахстанским неонатологом Балжан Татибековой. Почему так важна вакцинация недоношенных детей, отчего в нашей стране нередко прибегают к медотводам, какие могут быть противопоказания для прививок и действительно ли вакцины перегружают детский иммунитет, разберем в этом материале.
«Решение о вакцинации принимается, исходя из конкретного состояния ребенка, а не из ярлыков, которые на нем висят»
Фёдор Катасонов — один из самых популярных российских педиатров. Он автор книги «Федиатрия. Нетревожный подход к ребенку», онлайн-школы беззаботного родительства «Первые объятия», подкаста «Почему мы еще живы» и блога на Яндекс.Дзен. Вся информационная работа Фёдора Катасонова направлена на разъяснения того, что важно знать родителю каждого маленького ребенка. Потому что незнание порождает страх, а страх зачастую приводит к необдуманным и даже фатальным решениям. Одна из таких тем — это вакцинопрофилактика опасных инфекций у детей. Именно по ней мы и задали российскому эксперту несколько вопросов.
V.: Фёдор, как практикующий педиатр, расскажите — действительно ли иммунитет у привитых детей хуже, чем у непривитых? И может ли вакцинация в первые полтора года жизни ребенка перегрузить или повлиять на детский иммунитет?
«Эта идея относится к укоренившимся в народе мифам. Иммунная система у всех работает примерно одинаково, разброс ее активности не очень большой: она должна успешно выполнять защитную функцию, не давая нам болеть инфекциями и опухолями, но и не перебарщивать, чтобы не повредить собственные здоровые ткани. Выход из этого коридора в любую сторону означает серьезную патологию, которая хорошо заметна — не пропустишь — и часто опасна для жизни. Поэтому в целом иммунная система у всех более-менее одинаковая. После иммунизации она становится «вооруженнее» — у нее появляются средства борьбы с теми инфекциями, от которых мы делаем прививки. То есть прививки — это «прокачка» иммунной системы, и мы в каком-то бытовом смысле можем говорить, что она становится лучше.
Отдельно надо упомянуть миф о «проседании» иммунной защиты после вакцин. Это вообще ни на чем не основанное представление. Многие инфекции имеют постэкспозиционную профилактику вакцинами. Например, после контакта с ветрянкой у вас есть 96 часов, чтобы сделать прививку и уменьшить проявления болезни. А если сделать прививку сразу после контакта, вероятно, можно вообще не заболеть. Если бы прививки снижали защиту после введения, никто бы никогда их не вводил после контакта. Даже механизм, по которому защита временно снижалась бы после иммунизации, представить сложно.
Что до «перегрузки», то это термин некорректный, но нагрузка антигенами есть, и ее можно посчитать. Старая вакцина АКДС, которой были привиты все советские дети, содержала около 3000 антигенов в одном уколе. Весь расширенный прививочный план, выполняемый современными вакцинами, содержит меньше 200 антигенов. Иммунная система легко с этим справляется, она может одномоментно «окучить» миллионы антигенов».
V.: Фёдор, как часто даете медотвод в своей практике и в каких случаях?
«В цивилизованной медицине нет понятия «медотвод». Есть понятия «показания» и «противопоказания». Последние могут быть постоянными и временными.
С показаниями все понятно — календарь у нас всеобщий, вакцины, актуальные по эпидситуации в регионе, должны вводится 100% людей. А противопоказаний к прививкам мало, и они в основном временные:
острое лихорадочное состояние (острота инфекции) — как только лихорадка спадает, можно прививать (для верности можно взять паузу в 1-2 суток, чтобы убедиться, что лихорадка не вернется); заметьте, что кашель и насморк — не противопоказание;
неконтролируемый судорожный синдром — то есть не отвечающий на лечение, а детей с эпилепсией на успешной терапии мы прививаем как обычно;
обострение хронических заболеваний — речь о серьезных болезнях; атопический дерматит, к примеру, к ним не относится, а вот атака пиелонефрита или приступ астмы отложат иммунизацию;
тяжелая реакция (анафилаксия) на предыдущее введение той же (!) вакцины — это редкое постоянное противопоказание, но оно не касается других вакцин.
Кроме того, для некоторых вакцин, таких, как БЦЖ, противопоказанием может быть низкий вес ребенка — меньше 2000 грамм. Но важно, что сама по себе недоношенность не служит противопоказанием или поводом для отсрочки. Недоношенные прививаются в те же сроки по фактическому, а не скорректированному возрасту.
Ну и есть отдельно противопоказание для живых вакцин, которые содержат ослабленные патогены — иммунодефицит или иммуносупрессия. Это могут быть иммунодефициты или иммуносупрессивная терапия (гормоны, химиотерапия и пр.). Однако это противопоказание зависит от степени снижения иммунной защиты. Если защита восстанавливается, например, после отмены терапии, то противопоказание отменяется.
Есть еще не относящееся к детям противопоказание для живых вакцин — беременность. Инактивированные и другие неживые вакцины беременным делаются спокойно».
В самом первом материале нашего проекта «Прививка» мы рассказывали о девочке с ВИЧ, которая едва пережила корь. Люди с вирусом иммунодефицита человека — одна из самых уязвимых групп: их боятся вакцинировать из-за повышенного риска осложнений, но при этом встреча с любой инфекцией может оказаться для них смертельной. Совместно с Фёдором Катасоновым и нашим научным консультантом Асель Мусабековой мы подготовили памятку о вакцинации людей с ВИЧ. В ней мы учли не только правила из казахстанского приказа «О профилактических прививках», в которых ВИЧ — противопоказание для использования живых вакцин, но и международные рекомендации.
V.: А как быть с детьми, у которых генетические или неврологические патологии — эпилепсия, ДЦП, синдром Дауна, расстройства аутического спектра или врожденные иммунодефициты?
«Все ограничения по вакцинации я перечислил в предыдущем ответе. Это значит, что любой ребенок — здоровый, с ДЦП, СД, РАС и пр. — имеющий перечисленные выше противопоказания, не должен вакцинироваться, пока эти противопоказания не исчезнут. И это же значит, что любой ребенок — здоровый, с ДЦП, СД, РАС и пр. — не имеющий перечисленных выше противопоказаний, вакцинируется в обычном порядке.
Таким образом, важно понимать, что почти никакой диагноз сам по себе не может служить противопоказанием, решение о вакцинации принимается, исходя из конкретного состояния ребенка, а не из ярлыков, которые на нем висят.
У меня много пациентов со всеми этими патологиями, а также получающих иммуносупрессивную терапию по поводу разных состояний (воспалительные заболевания кишечника, миодистрофия Дюшенна, лейкозы и пр.). Всех их я прививаю согласно показаниям и противопоказаниям к вакцинам. И переносят они эту иммунизацию совершенно так же, как другие дети — большинство не замечает, у некоторых развивается видимая глазу, но неопасная реакция — общее недомогание, местный отек, повышение температуры. Эти симптомы уходят очень быстро».
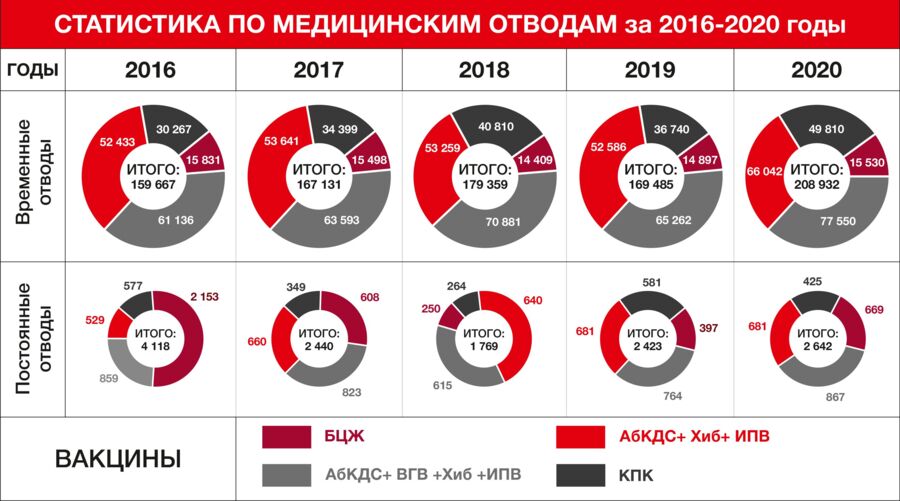
Для материала «Почему врачи верят в мифы о вакцинации и ставят ложные медотводы» мы готовили таблицу с ложными и реальными противопоказаниями для прививок согласно международным рекомендациям и казахстанскому Приказу №361 «О проведении профилактических прививок населению».
Еще три мифа о прививках и неожиданный эффект от вакцин
Наш следующий эксперт — педиатр и детский инфекционист Дилбар Иноятовна Махмудова. До пандемии она прошла обучение на семинаре ВОЗ с международным экспертом, профессором Federico Martinón-Torres, по вопросам безопасности вакцин и противопоказаниям к вакцинации. Дилбар Иноятовна адаптировала обучающие материалы этого семинара для врачей Узбекистана и при поддержке ВОЗ проводит тренинги для медработников. В прошлом году, по приглашению UNICEF Kazakhstan, она проводила пятидневный семинар «Иммунизация в период пандемии COVID-19» для казахстанских врачей. В рамках семинара Дилбар Иноятовна разбирала все вакцины, которые используются в Казахстане и противопоказания к ним, обсуждала отдельные клинические случаи и распространенные мифы. Один из таких мифов о том, что «стоит дождаться, пока иммунная система ребенка сформируется, а потом уже вакцинировать».
«Новорожденный ребенок имеет иммунную систему, способную отвечать на антигенные вмешательства, и перегрузки это не дает. Он ответит в силу своих возможностей. Становление иммунной системы идет постепенно, и уровня взрослого она достигает к 3-5 годам. Мы вынуждены начинать вакцинировать очень рано, чтобы защитить ребенка от опасных инфекций. И только потому, что иммунная система по своим способностям отвечает хуже, чем у взрослого, некоторые вакцины приходится делать несколько раз, чтобы закрепить их в иммунной памяти и поддерживать эту иммунную память (бустерный эффект — прим. V). Это учитывается календарем прививок и вакцинологией. И сам фактор, что это маленький ребенок и его иммунная система не достигла уровня взрослого, не дает нам основания ждать, пока он вырастет, потому что его нужно защищать именно в детстве. Большинство вакциноуправляемых инфекций наиболее опасны именно для детей до 5 лет. Что касается общего количества антигенов, которые содержатся в прививках, то это ничто по сравнению с тем, с чем ребенок сталкивается повседневно в окружающей среде или при потреблении нездоровой еды и напитков — тех же чипсов и газированных лимонадов».
Еще один распространенный миф о прививках: «вакцинированные дети болеют чаще невакцинированных». Довольно сложно спорить с подобной риторикой, которая сплошь и рядом встречается в родительских чатах. Все, потому что недостаточно исходных данных — чем еще помимо отсутствия или наличия прививок отличаются дети. Это и общее состояние здоровья, и наличие хронических заболеваний, и питание семьи, и наличие или отсутствие постоянной физической нагрузки и даже режим дня. Все эти факторы влияют на то, как конкретный ребенок может перенести любую ОРВИ — справиться с ней за один-два дня или болеть неделю. Другая проблема — это недостаточная выборка: несколько десятков и даже сотен примеров того, как невакцинированные дети переносят обычные инфекции — это не тот показатель, который может претендовать на сколько бы то ни было серьезное исследование. К счастью, вопросом о влиянии вакцин на иммунитет ребенка уже много лет озадачены не только родители, но и ученые в разных странах, и у них есть, что нам рассказать.
БЦЖ и страна Басков. Вакцинация против туберкулёза входила в национальный календарь прививок Испании до 1982 года. После этого года повсеместная вакцинация БЦЖ была отменена, и только автономное сообщество на севере Испании, страна Басков, решило сохранить эту прививку обязательной для всех детей. Это позволило провести масштабное 20-летнее исследование, в котором сравнивали данные по испанским детям, оставшимся без БЦЖ, и малышам страны Басков. Ученые опубликовали итоги своего исследования в 2015 году, и результаты оказались весьма интересными.
Оказалось, что вакцина БЦЖ способствовала сокращению у детей до 14 лет частоты респираторных инфекций на 41,4%, а также сепсисов любой этиологии на 35,7%. В целом смертность у вакцинированных БЦЖ детей была на 5,9% ниже. Ученые объясняют это гетерологичным неспецефическим эффектом. Проще говоря, живая вакцина БЦЖ так «прокачивает» иммунитет, что ее защиты хватает не только от микобактерий туберкулёза, но и от других инфекций.
Другие вакцины, которые по мнению ученых обладают или могут обладать геторологичным (неспецифическим) эффектом — это живые вакцины от натуральной оспы, желтой лихорадки, а также полиомиелитная и коревая. Из этого списка, помимо БЦЖ, в Казахстане применяются последние две вакцины. Оральная полиомиелитная вакцина (ОПВ) в виде капель дается детям в год после трех доз инактивированной полиомиелитной вакцины, чтобы обеспечить малышей максимальной защитой. О том, почему Казахстан находится в зоне риска по полиомиелиту, мы подробно писали.
Коревая вакцина идет в составе комбинированной вакцины от кори, паротита и краснухи. Исследование по коревой вакцине проводились в разные годы в Англии и Уэльсе, США и Дании, и все они показали снижение смертности от других инфекций, помимо кори. Тут важно напомнить, что корь сама по себе очень хитрая вирусная инфекция — она может уничтожать до 70% иммунной памяти, и человек становится восприимчив даже к тем болезням, которые уже перенес или от которых у него были прививки. На фоне ослабленного иммунитета ребенок может получить осложнения от любой инфекции или даже не пережить ее.
Третье распространенное убеждение противников вакцинации — это то, что нужно укреплять общий иммунитет — соблюдать режим сна и питания, регулярно заниматься физическими упражнениями, и тогда здоровый организм сам справится со всеми инфекциями без помощи прививок. К сожалению, это очень опасное заблуждение. Те вакцины, которые входят в Национальный календарь в первые полтора года жизни, защищают от молниеносно протекающих болезней. Поэтому времени на то, чтобы в процессе болезни выработать антитела у организма, может не хватить. Это чревато серьезными осложнениями или летальным исходом. Именно поэтому новорожденных детей с первых дней жизни (БЦЖ и гепатит В) и месяцев (АбКДС и пневмококковая вакцины) знакомят с «портретами» самых опасных инфекций. Все для того, чтобы у иммунитета ребенка была возможность опознать инфекцию при реальной встрече и быстро мобилизоваться для защиты.
Об этом не устает говорить всем родителям и наш следующий эксперт — неонатолог и руководитель «Центра Катамнеза» Балжан Нурлановна Татибекова. В этом центре работают с недоношенными детьми после выписки из роддома. При рождении такие малыши весят 500-700 грамм, а спустя 3-4 месяца реанимации их вес едва достигает 1500-1800 грамм.
Балжан Татибекова: В нашей стране педиатр — это диспетчер, у него нет ни прав, ни полномочий
Балжан Нурлановна Татибекова — неонатолог и педиатр, которая уже почти 20 лет работает с самыми сложными и недоношенными новорожденными. Она принимала участие в организации первого кабинета катамнеза в 2015 году в Казахстане, защитила диссертацию по этой теме и получила авторское право. В 2018 году, после прохождения зарубежных стажировок, связанных с особенностями развития детей и их патологий, она открыла «Центр Катамнеза». Мы попросили ее сравнить работу зарубежных и казахстанских педиатров и рассказать, из-за чего наши врачи так боятся брать на себя ответственность за прививки и почему иммунопрофилактика помогает нивелировать вероятность осложнений у недоношенных детей.
«К нам в центр попадают дети после нескольких месяцев в реанимации и шести-семи, а то и десяти антибиотиков, которые малыши успели получить за это время. Представляете, какой у них иммунодефицит?! У всех наблюдается поражение головного мозга и еще минимум несколько проблем — с легкими, сердцем, почками, анемия, как правило, и еще много всего. Задача нашей команды — вести этого ребенка амбулаторно в среднем около года и в течение этого времени оздоровить, реабилитировать и вакцинировать его. В Европе развита система таких катамнестических центров, которые занимаются заведомо проблемными детьми, и они решают, кого вакцинировать, когда вакцинировать, от чего вакцинировать. В наших реалиях, так как это не прописано законодательно, мне приходится брать эту ответственность на себя. Когда к нам приносят малыша после роддома, мы стараемся в течение месяца подготовить ребенка к первым прививкам, которые идут по календарю, — это БЦЖ и от гепатита В, а если его состояние позволяет, то сразу отправляем на вакцинацию. У нас пока повсеместно используется только один вид прививки БЦЖ — вакцина индийского производителя (Serum Institute of India Pvt.Ltd. — прим V.). Если говорить о возможных снижениях реакций на живую вакцину, то для недоношенных и проблемных детей можно использовать российскую прививку для щадящей первичной иммунизации БЦЖ-М. Ведь это вполне можно спрогнозировать, учитывая, что примерно каждые 10-е роды у нас преждевременные».
С 2008 года года Казахстан перешел на критерии живорождения, рекомендованные ВОЗ. Живорожденным считается ребенок, родившийся на 22 неделе гестационного периода и более, весом от 500 грамм и признаками живорожденности.
«Одна из важнейших профилактических функций для таких недоношенных детей — это вакцинопрофилактика. Она помогает ослабленному организму малыша пережить встречу с опасными инфекциями. Года 3-4 назад, когда наш центр только начинал работать, я не смогла убедить мам нескольких детей в важности вакцинопрофилактики. В итоге двое малышей пострадали от кори — один оглох, у другого был менингит.
В нашем центре нет кабинета вакцинации. Поэтому, когда приходит время прививок, я пишу рекомендацию для родителей, обосновываю это все и отправляю их в поликлинику. Там смотрят на эту рекомендацию, что она обоснована, и уже не боясь вакцинируют, потому что ответственность не на них. Хотя почти всегда у участкового врача круглые глаза: “У ребенка же столько патологий!”. Но когда мама настаивает и есть мои рекомендации, это, конечно, упрощает дело. Хотя, обычно, таких детей никто не хочет прививать.
У меня тоже нет выгоды — мне за вакцинацию никто не платит, у нас с коллегами цель другая, это — оздоровить проблемного ребенка. Я не работаю с какой-то определенной аптекой или фармкомпанией. Все, что делаю, направлено на укрепление статуса врача. К примеру, если нужно назначить ребенку лечение, то в рецепте пишется только действующее вещество: так работают зарубежные врачи, руководствуясь правилами доказательной медицины, и так же стараемся работать и мы в нашем центре. С таким рецептом, где указано только действующее вещество, родители сами могут выбрать производителя, казахстанского или зарубежного, по своему усмотрению и кошельку. Считаю, что доктор не должен видеть выгоду в чем-либо, тогда только люди будут идти к нему с доверием. Это и называется — статус врача.
Что касается вакцинопрофилактики, то в идеале она должна начинаться еще до зачатия малыша. Женщина, перед тем как планировать беременность, должна проверить свои антитела на корь и краснуху, и если их нет или недостаточно, то ревакцинироваться. Это делается для того, чтобы ее антитела год защищали ребенка от этих заболеваний — до плановой вакцинации КПК. Мам, которые приходят ко мне после реанимации, я отправляю вакцинироваться от коронавируса, и они соглашаются. Против гриппа тоже обязательно делают прививку. И, само собой, папы и все взрослые, которые проживают в одном доме с ребёнком. Таким образом, по стратегии кокона, создаются условия для малыша. Когда ты объясняешь родителям, что это необходимо и показываешь, что у ребенка нет половины легких, например, то куда им деваться. И это постоянная эмоционально-трудозатратная работа.
Понимаете, со стороны кажется, что катамнез, то чем я занимаюсь, — это ЛФК и «массажики». Меня прямо раздражает это слово «массажики» — ощущение, что у нас страна массажистов. Цель катамнеза — снизить инвалидность и смертность у детей с тяжелыми перинатальными патологиями с помощью ранней диагностики и реабилитации. Для каждого ребенка составляется индивидуальный лечебно-коррекционный план, над которым работает команда врачей разных специализаций. При составлении такого плана мы руководствуемся принципами доказательной медицины и, конечно, мы можем добавлять и ЛФК, и массаж в разумных пределах. Но есть дети 500-600 граммовые при рождении, которым вообще не понадобился этот массаж, и они в дальнейшем и ходят, и бегают, и разговаривают. Просто это все связано с мифами и незнанием. А это происходит из-за проблем с кадровым потенциалом. Ведь кадры — это не огурцы, как говорил один наш главврач. Их так быстро не вырастишь и, к сожалению, сейчас это ощущается довольно остро.
Только в одном перинатальном центре столицы через реанимацию проходит около 500 детей в год. Таких центров в городе три, и после выписки минимум 300-400 малышей должны наблюдаться в катамнезе, чтобы избежать осложнений и инвалидности. Поэтому катамнестических центров не хватает не только в столице, но и по всей республике. Не так давно я получила аккредитацию для работы над научными проектами и планирую развивать катамнез в нашей стране и с научной точки зрения. Мы с коллегами готовы делиться своими знаниями и опытом и надеемся, что со временем катамнестические центры будут в каждом городе, где есть перинатальные отделения. Тем более, что нынешняя пандемия и коронавирусная инфекция — это еще один фактор, влияющий на увеличение преждевременных родов».
Помимо острой нехватки врачей, которые могут работать с недоношенными детьми, в нашей стране есть проблема с подготовкой педиатров и статусом этого врача в целом. В 2007 году в Казахстане упразднили факультет педиатрии, после того, как странах СНГ был принят новый стандарт медицинского образования. Балжан Нурлановна рассказывает, почему это произошло.
«Еще в 2007-2008 годах, на одном из медицинских семинаров, мне удалось поговорить с Жаксылыком Доскалиевым, который был министром здравоохранения в то время. Он объяснил это решение примерно так: «Вы все возмущаетесь, что я педиатрический факультет закрыл, но желающих работать педиатрами нет». И он, к сожалению, прав, потому что, к примеру, только в моем потоке из 100 человек в педиатрии осталось только 10-12 врачей, остальные все ушли. То есть сама профессия педиатр стала никому не нужна, потому что она низкооплачиваемая, а ответственность за детей при этом большая. Кто мог — перепрофилировался на другую специальность или ушел в частную практику. Как объяснял министр, на эту специальность шли выпускники с самым низким баллом и соответствующим уровнем знаний доучивались кое-как на педиатра, а потом переквалифицировались на других врачей. Поэтому-то факультет и закрыли.
Несколько лет назад снова открыли педиатрический факультет. Но теперь есть еще одна проблема — нет учителей, потеряно целое поколение. И те педиатры, которые ко мне приходят сейчас, они просто “нулевые”. И у нас такое понятие, что педиатр — это человек-диспетчер. В нашей стране он ничего не решает, у него нет прав и полномочий, и, к сожалению, зачастую нет достаточных компетенций.
Мне удалось изучить на практике, как работают педиатры за рубежом. Приведу для примера опыт США. Американский педиатр – одна из самых статусных и сложных специализаций. Такой специалист должен хорошо разбираться в развитии детского организма и во многих областях, чтобы уметь читать МРТ, КТ, изучать результаты УЗИ и ЭКГ, и еще многое другое. В нашем катамнестическом центре мы так и работаем. Я отчетливо осознала, когда из неонатологии пришла в педиатрию и катамнез, что должна работать точно так, как американские педиатры. И когда каждый наш педиатр будет разбираться во всех тонкостях детского организма, во всем, начиная с сердца, почек, головы, печени и неврологии, вот тогда только система сдвинется. А до тех пор, пока врач-педиатр выступает в роли диспетчера и его компетенция распространяется только на то, чтобы посмотреть горло и послушать легкие, так и будет в нашей стране. Поэтому у нас никто любым проблемным детям и не назначает прививки — просто боятся брать на себя ответственность».
Про то, как размывается ответственности педиатра с помощью профосмотров у других врачей, не раз писал в своем блоге, а также рассказывал в других интервью и Фёдор Катасонов. К сожалению, это системная проблема большинства стран СНГ — нехватка кадров и времени для того, чтобы подробно объяснять родителям важность вакцинопрофилактики и возможные риски, отвечать на вопросы и, тем самым, избавлять от тревожности, которая присуща почти всем родителям. Чтобы снизить градус тревожности, мы подготовили памятку о том, что важно делать (и не делать) до, во время и после вакцинации.
При подготовке этого материала мы использовали следующие источники:
1. Приказ №361 от 13 июня 2018 года «О проведении профилактических прививок населению»
2. Федиатрия. Дзен-подход к ребёнку
3. Вакцина навсегда: как истребили натуральную оспу
4. «Герои вакцинации»: Махмудова Дилбар Иноятовна
5. Курс о детских вакцинах «Иммунизация в период пандемии COVID-19»
7. Long-term measles-induced immunomodulation increases overall childhood infectious disease mortality
8. The Effect of Oral Polio Vaccine at Birth on Infant Mortality: A Randomized Trial
10. Информационный ресурс о вакцинации в Казахстане
11. Вся официальная статистика и информация предоставлены Комитетом санитарно-эпидемиологического контроля Министерства Здравоохранения Республики Казахстан.
Мнения, выраженные в данном материале, принадлежат авторам и не обязательно отражают официальные точки зрения Представительства ЮНИСЕФ в Казахстане и Агентства США по международному развитию (USAID).
Поддержите журналистику, которой доверяют.